Антибиотики при пневмонии – виды и правила выбора препаратов
Пневмония, или воспаление легких – серьезное и очень опасное заболевание. Воспаление легочной ткани приводит к нарушению кислородного обмена в тканях организма, а болезнь в запущенной форме может привести к сепсису и другим угрожающим жизни состояниям.
Так как пневмонию вызывают патогенные микроорганизмы, для борьбы с ней обычно используются средства, которые воздействуют непосредственно на возбудителя заболевания. Очень важной частью терапии воспаления легких являются антибиотики, причем от правильного выбора препаратов зависит эффективность лечения и состояние больного в будущем.
Антибиотики при пневмонии у взрослых: название
Как выбирают антибиотик?
Основные симптомы пневмонии – высокая температура, кашель с отхождением желтой или коричневой мокроты, одышка, общее недомогание. Врач прослушивает легкие пациента и при подозрении на воспалительный процесс направляет его на рентген и соответствующие анализы. В зависимости от их результатов и особенностей организма больного назначается терапия.
В качестве первой помощи антибиотики назначают опытным путем (так называемые медикаменты первого ряда), поэтому пациенту следует как можно быстрее пройти все исследования, в частности, сдать анализ мокроты, который определит возбудителя заболевания.
Примерно в 60% случаев пневмонию вызывают микроорганизмы под названием пневмококки, но кроме того, заболевание могут спровоцировать следующие агенты:
- стрептококки;
- стафилококки;
- гемофильная палочка;
- хламидии;
- микоплазмы;
- легионеллы;
- энтеробактерии;
- клебсиелла;
- эшерихии;
- грибы рода Candida.
Что такое пневмония
Каждый из вышеперечисленных видов бактерий имеет чувствительность к определенному веществу, то есть для максимальной эффективности терапии очень важно определить первопричину заболевания.
В среднем лечение продолжается от 7 до 10 дней, в зависимости от возраста и состояния человека, а также особенностей течения заболевания.
Самостоятельно принимать антибиотики строго не рекомендуется, так как они не только не дадут желаемого эффекта, но и могут нанести организму серьезный вред.
Основные правила назначения антибиотиков
Как и в случае с любыми другими медицинскими препаратами, терапия антибиотиками должна проводиться в соответствии с рядом правил.
- При воспалении легких обычно используется комбинация из нескольких препаратов (2-3 наименования).
- Антибиотики первого ряда, то есть те, которые были назначены до выявления возбудителя заболевания, необходимо принимать регулярно, чтобы в крови поддерживалась соответствующая дозировка активного вещества.
- После проведения необходимых исследований следует начать принимать препараты последнего поколения.
- При симптомах атипичной пневмонии, вызванной хламидиями, легионеллами, микоплазмами и т.д. необходимо применение антибактериальных препаратов.
- Тяжелая стадия пневмонии, помимо медикаментозной терапии, требует проведения кислородных ингаляций и других подобных мероприятий.
- Антибиотики при воспалении легких обычно вводятся пациентам внутримышечно или перорально (большинство препаратов нового поколения выпускается в виде таблеток), а при сложных формах заболевания и для достижения быстрого эффекта препараты могу т вводиться внутривенно.
Статистика заболевших пневмонией
При воспалении легких возможно использование народных средств, но отказываться от средств традиционной медицины не стоит. Кроме того, необходимо строго контролировать состояние пациента и отслеживать возможные аллергические реакции.
Какие антибиотики применяются при пневмонии?
Симптомы пневмонии
| Цефалоспорины | «Цефтриаксон», «Цефотаксим» | Назначается при неосложненных пневмониях, вызванных пневмококками, стрептококками, энтеробактериями. Вещество не воздействует на клебсиеллы и кишечные палочки. Назначается при доказанной чувствительности микроорганизмов к препарату, а также при противопоказаниях к макролидам Вещество не воздействует на клебсиеллы и кишечные палочки. Назначается при доказанной чувствительности микроорганизмов к препарату, а также при противопоказаниях к макролидам | |
| Макролиды | «Азитромицин», «Мидекамицин», «Кларитромицин», «Эритромицин» | Назначается в качестве препарата первого ряда при наличии противопоказаний к препаратам пенициллиновой группы. Эффективен при атипичной пневмонии, воспалении легких на фоне ОРЗ. Хорошо воздействует на хламидии, микоплазмы, легионеллы, гемофильную палочку. Хуже воздействует на стафилококки и стрептококки | |
| Полусинтетические пенициллины | «Амоксиклав», «Флемоклав», «Ампициллин», «Оксациллин» | Назначается опытным путем или при доказанной чувствительности микроорганизмов. Применяется при заболеваниях, вызванных гемофильной палочкой, пневмококками, а также при легкой пневмонии вирусно-бактериальной этиологии | |
| Карбапенемы | «Имипенем», «Меропенем» | Воздействуют на бактерии, которые устойчивы к цефалоспориновому ряду. Обладают широким спектром действия, назначается при сложных формах заболевания и сепсисе | |
| Фторхинолоны | «Спарфлоксацин», «Моксифлоксацин», «Левофлоксацин» | Препараты хорошо воздействуют на пневмококки | |
| Монобактамы | «Азтреонам» | Средства, которые по своему действию схожи с пенициллинами и цефалоспоринами. Хорошо воздействуют на грамотрицательные микроорганизмы |
При назначении антибиотиков для лечения пневмонии очень важно обращать внимание на совместимость конкретных препаратов. Не рекомендуется одновременно принимать препараты из одной группы, а также комбинировать некоторые средства («Неомицин» с «Мономицином» и «Стрептомицином» т.д.).
Распространенность пневмонии
Как правильно принимать антибиотики?
Как уже было сказано выше, антибиотики относятся к сильнодействующим медицинским препаратам, поэтому требуют соблюдения некоторых условий приема.
- Соблюдать инструкцию и рекомендации врача. Некоторые антибиотики обладают большей эффективностью, если принимаются во время еды, другие нужно пить до или после приема пищи.
- Выдерживать равные промежутки между приемом. Принимать препараты необходимо в одно и то же время суток через равные промежутки.
- Соблюдать рекомендуемую дозировку. Дозировку при приеме антибиотиков нужно соблюдать очень строго, так как превышение может привести к серьезным побочным эффектам, а понижение – к формированию устойчивых к воздействию лекарственных средств штаммов микроорганизмов.
- Не прерывать курс лечения. Для того чтобы терапия дала желаемый эффект, необходима определенная концентрация действующего вещества в крови пациента. Именно поэтому принимать антибиотики следует именно столько, сколько назначил врач. Прерывать курс нельзя даже после наступления облегчения.
- Запивать таблетки только чистой водой. Любые антибиотики рекомендуется запивать исключительно чистой, негазированной водой. Чай, кофе, молоко или кисломолочные продукты для этих целей использовать нельзя.
- Принимать пробиотики. Так как антибиотики уничтожают не только патогенные, но и полезные бактерии. Чтобы избежать проблем с ЖКТ, при приеме подобных препаратов нужно пить пробиотики («Линекс», «Наринэ» и т.д.), которые восстанавливают естественную микрофлору кишечника.
Препарат Линекс
Все вышеперечисленные правила не только способствуют быстрому выздоровлению, но и минимизируют побочные эффекты от приема антибиотиков и их токсическое воздействие на организм.
Как делать уколы антибиотиков?
Внутримышечные вливания считаются более эффективным терапевтическим методом, чем пероральный прием лекарственных средств, так как в данном случае препараты быстрее всасываются в кровь и начинают действовать. Уколы антибиотиков вполне можно делать в домашних условиях, но при этом очень важно соблюдать некоторые нормы и стандарты.
- Лекарственные формы, которые продаются в виде порошка, необходимо разводить непосредственно перед инъекцией. Для этого используется стерильная вода для инъекций, а иногда лидокаин или новокаин для уменьшения болевых ощущений (при отсутствии аллергических реакций на данные препараты).
- Перед тем, как делать укол антибиотика, нужно провести кожную пробу. На внутренней стороне поверхности предплечья стерильной иглой сделать небольшую царапину и нанести на нее готовый раствор препарата. Подождать 15 минут и посмотреть на реакцию организма – если на месте царапины появилось покраснение и зуд, препарат вводить нельзя. В данном случае его следует заменить другим лекарственным средством. Если не соблюдать это условие, у пациента может быть анафилактический шок.
- Для каждой инъекции используется стерильный шприц, а при введении лекарства необходимо придерживаться правил антисептической обработки места укола.
- После введения антибиотиков в тканях часто остаются болезненные инфильтраты. Чтобы избежать этого неприятного явления, нужно вводить иглу строго перпендикулярно, а на месте инъекции рисовать йодную сетку.
Куда в ягодицу ставить укол
Если врач назначил пациенту внутривенные вливания антибиотиков, для проведения процедуры лучше пригласить человека с медицинским образованием, так как ставить капельницы без соответствующих знаний категорически не рекомендуется.
Остальные препараты для лечения пневмонии
Так как терапия при воспалении легких должна быть комплексной, помимо антибиотиков она подразумевает прием других препаратов, в частности, противовирусных и муколитических средств.
- Если пневмония имеет вирусное происхождение, необходим прием соответствующих противовирусных препаратов. В их число входят «Ацикловир», «Арбидол», «Валацикловир» и т.д.
Противовирусный препарат Ацикловир
- Для разжижения мокроты и облегчения откашливания рекомендуется использовать муколитические и отхаркивающие средства, включая «Амброксол», «Бромгексин», «Ацетилцистеин» («АЦЦ») и их аналоги.
 Для этих же целей можно использовать и препараты растительного происхождения – например, «Геделикс» и «Синупрет».
Для этих же целей можно использовать и препараты растительного происхождения – например, «Геделикс» и «Синупрет». - При затруднении дыхания рекомендуется применять бронхолитические средства в форме ингаляций. Наиболее распространенными из них являются b-2-агонисты («Беротек», «Серевент»), антихолинергические препараты («Итроп», «Спирива»), метилксантины («Эуфиллин», «Теофиллин»).
Форма выпуска препарата Спирива
В зависимости от особенностей течения и тяжести заболевания, в терапевтический курс могут быть включены препараты для снятия жара и против ринита, иммуномодуляторы, обезболивающие средства для устранения головных и мышечных болей.
Общие рекомендации для пациентов
При лечении пневмонии больные должны придерживаться постельного режима, употреблять много жидкости и придерживаться диеты (легкие супы, овощи, фрукты, молочные продукты). При отсутствии высокой температуры можно делать дыхательную гимнастику, массаж груди и спины – это облегчит разжижение и отхождение мокроты.
Чтобы предотвратить размножение вредоносных микроорганизмов, в комнате, где находится пациент, следует регулярно проводить влажную уборку. Влажность в помещении (особенно в острый период заболевания) должна составлять 50-60%.
Так как пневмония часто связана со снижением иммунитета, а антибиотикотерапия тоже способна негативно повлиять на иммунную систему больного, лечение необходимо комбинировать с приемом витаминных комплексов.
Видео – Лечение пневмонии в домашних условиях
В каких случаях лучше лечь в стационар?
Большинство пациентов с диагнозом пневмония предпочитают лечиться амбулаторно, то есть в домашних условиях. Это можно делать в случаях, когда возраст пациента меньше 60 лет, у него нет сопутствующих патологий (сахарный диабет, сердечная недостаточность и т.д.), а течение заболевания не осложнено.
Если же больной старше 60 лет, у него имеются болезни, которые способны осложнить его состояние, или при наличии социальных показаний (в эту категорию входят инвалиды, одинокие люди и те, которые проживают в сложных условиях) лучше согласиться с предложением лечь в стационар.
При правильном выборе антибиотиков и строгом соблюдении рекомендаций врача даже сложные формы пневмонии хорошо поддаются терапии и излечиваются без каких-либо последствий для организма.
Видео — Пневмония
Антибиотики при пневмонии у взрослых: название — сводная информация на ForeverHealth.ru
Антибиотики при воспалении легких у взрослых — названия и схемы приема
Пневмония (воспаление легких) является заболеванием инфекционно-воспалительного происхождения, поражающим область структурных тканей легких. Проявляется симптомами в виде лихорадки, слабости, повышенного потоотделения, одышки, продуктивного кашля, сопровождающегося выделением мокроты.
Антибиотики при воспалении легких используют в остром периоде, в ходе базисного лечения заболевания наряду с дезинтоксикационными средствами, иммуностимуляторами, муколитиками, отхаркивающими и антигистаминным лекарственными средствами.
Для того, чтобы подобрать подходящие антибиотики при пневмонии у взрослых требуется проведение комплексного обследования, включая бактериологическое исследование мокроты на микрофлору для определения чувствительности к активному компоненту лекарства. В зависимости от степени тяжести болезни пациенты могут оставаться нетрудоспособными на протяжении 20-45 дней.
Продолжительность лечения
Лечение пневмонии у взрослых осуществляют до тех пор, пока пациент полностью не выздоровеет: до нормализации температуры и общего самочувствия, а также показателей лабораторных, физикальных и рентгенологических исследований.
Достичь нормализации всех необходимых показателей удается в среднем на протяжении 3 недель. После этого пациент должен находиться под наблюдаем врача еще на протяжении полугода. В том случае, если у больного выявляют частые, однотипные пневмонии может потребоваться хирургическое вмешательство.
После этого пациент должен находиться под наблюдаем врача еще на протяжении полугода. В том случае, если у больного выявляют частые, однотипные пневмонии может потребоваться хирургическое вмешательство.
Общая продолжительность лечения может составлять от 1 до 2 недель под постоянным наблюдением врача. При тяжелом течении болезни курс приема антибиотиков увеличивают до 20 дней. В зависимости от возникающих осложнений и возбудителя болезни курс может быть более длительным.
| Пневмококки | 5-7 дней, по мере нормализации температуры тела пациента |
| Стафилококки | До 21 дня |
| Энтеробактерии и синегнойные палочки | 21-42 дня |
| Легионеллы | До 21 дня |
| Абсцессы легких | Продолжительность лечения составляет до 56 дней |
Если присутствует риск распространения штаммов возбудителя заболевания более длительное использование антибиотиков не рекомендовано.
Общие принципы лечения
При диагностировании воспаления легких пациенты подлежит госпитализации в отделение пульмонологии. До устранения лихорадки и проявлений общей интоксикации рекомендовано:
- Соблюдать постельный режим.
- Ввести в ежедневный рацион питания пациента продукты питания, богатые витаминами, аминокислотами: фрукты, овощи, кисломолочные продукты, орехи, сухофрукты и т.д.
- Соблюдать питьевой режим: употреблять большое количество теплой жидкости для того, чтобы ускорить выведение токсинов и мокроты из организма.
- Поддерживать нормальный микроклимат в помещении, где находится пациент. Для этого требуется регулярное осуществление проветриваний без сквозняка, ежедневная влажная уборка без использования дезинфицирующих средств с резким запахом, увлажнение воздуха с использованием специальных увлажнителей или обычного стакана воды, расположенного рядом с источником тепла.

- Рекомендовано соблюдением температурного режима: не более 22 и не менее 19 градусов тепла.
- Необходимо ограничить контакт пациента с аллергенами.
- Если обнаружены признаки, указывающие на дыхательную недостаточность рекомендовано проведение кислородных ингаляций.
- Основа терапии – это лечение пневмонии антибиотиками, которое назначают еще до того, как получены результаты бактериологического исследования мокроты.
- Самолечение в данном случае является недопустимым, подбор лекарства может осуществлять только квалифицированный специалист.
- Дополнительно пациентам рекомендовано:
- Иммуностимулирующее лечение.
- Использование противовоспалительных и жаропонижающих средств в таблетках на основе парацетамола, нимесулида или ибупрофена. В ходе лечения пневмоний, в особенности, спровоцированных вирусными инфекциями пациентам настоятельно не рекомендован прием жаропонижающих препаратов, в состав которых входит ацетилсалициловая кислота (аспирин).
- Дезинтоксикационная терапия с использованием витаминных комплексов, в состав которых входят витамины А, Е, группа В, аскорбиновая кислота. При тяжелом течении болезни требуется проведение инфузионной терапии.
- Использование бифидум- и лактобактерий для поддержания нормальной микрофлоры кишечника: Ациолака, Хилака, Бифидумбактерина.
- Лекарственные препараты с отхаркивающим действием.
- Муколитики на основе бромгексина, амброксола (Лазолван, Амбробене), ацеилцистеина (АЦЦ).
- Лекарственные средства с антигистаминным действием: Лоратадин, Зодак, Алерон.
После того как проходит лихорадка и проявления общей интоксикации организма рекомендованы элементы физиотерапии (осуществление ингаляций, электорофореза, УВЧ, массажа), а также лечебной физкультуры под наблюдением врача.
Курс антибиотиков при пневмонии
Антибиотики назначают с учетом возбудителя пневмонии, возраста пациента и индивидуальных особенностей его организм. Пациент должен быть готов к длительному лечению, которое требует строгого соблюдения всех указаний врача.
Пациент должен быть готов к длительному лечению, которое требует строгого соблюдения всех указаний врача.
На начальном этапе терапии, до получения результатов бактериологических исследований, используют антибиотики максимально широкого спектра действия на протяжении 3 дней.
В дальнейшем врач может принять решение о замене лекарственного препарата.
- При тяжелом течении болезни рекомендовано назначение Цефтриаксона или Фортума; Сумамед или Фортум.
- В ходе лечения пациентов младше 60 с сопутствующими хроническими заболеваниями назначают использование Цефтриаксона и Авелокса.
- Пациентам младше 60 лет при легком течении болезни рекомендовано использование Таваника или Авелокса на протяжении 5 дней, а также Доксициклина (до 2 недель). Целесообразно использование Амоксиклава и Авелокса на протяжении 2 недель.
Попытки самостоятельного подбора подходящего лекарственного средства могут оказаться неэффективны. В дальнейшем подбор корректной, адекватной антибиотикотерапии может быть затруднен из-за низкой чувствительности патогенных микроорганизмов к активным компонентам лекарства.
Внебольничная форма
Лечение внебольничной пневмонии в домашних условиях осуществляется с использованием:
- Макролидов.
- Амоксициллина.
В качестве альтернативных препаратов могут быть использованы лекарства на основе амоксициллина/клавулановой кислоты, ампициллина/сульбактама, левофлоксацина, моксифлоксацина.
В общих палатах в качестве препаратов выбора используют:
- Пенициллины.
- Ампициллины в сочетании с макролидами.
Альтернативными средствами являются цефалоспорины 2-3 поколения в сочетании с макролидами Левофлоксацином, моксифлоксацином.
При тяжелом течении болезни с последующим помещение пациента в отделение реанимации и интенсивной терапии в качестве препаратов выбора назначают:
- Комбинацию ампициллина/клавулановой кислоты.
- Ампициллины/сульбактамы.

- Цефалоспорины 3-4 поколения в сочетании с макролидами Левофлоксацином, моксифлоксацином.
В качестве альтернативных препаратов рекомендованы Имипемены, мокропенемы в сочетании с макролидами.
Аспирационная
Лечение аспирационных бактериальных пневмоний осуществляют с использованием:
- Амоксициллина/клавулановой кислоты (Аугментина), предназначенного для внутривенного вливания в сочетании с аминогликозидами.
- Карбапенемов в сочетании с ванкомицином.
- Цефалоспорины 3 поколения в сочетании с линкозамидами.
- Цефалоспорины 3 поколения с аминогликозидом и метронидазолом.
- Цефалоспорины 3 поколения в сочетании с метронидазолом.
Нозокомиальная
Нозокомиальные пневмонии следует лечить с применением следующих группы антибактериальных средств:
- Цефалоспорины 3-4 поколения.
- При легком течении болезни целесообразно использование Аугментина.
- При тяжелом – карбоксипенициллинов в сочетании с аминогликозидами; цефалоспоринов 3 поколения, цефалоспоринов 4 поколения в сочетании с аминогликозидами.
Клебсиелла
Клебсиеллы – патогенные микроорганизмы, которые встречаются в кишечнике человека. Значительное повышение их количественного содержания на фоне иммунных нарушений может стать причиной развития легочной инфекции.
Подобный тип пневмонии встречается в редких случаях, преимущественно у представителей мужского пола старше 38 лет на фоне сахарного диабета, алкоголизма, бронхолегочных болезней.
На начальной стадии заболевания врачи рекомендуют:
- Аминогликозиды.
- Цефалоспорины 3 поколения.
- Амикацин
Своевременное, грамотное лечение способствует полному выздоровлению пациента без развития сопутствующих осложнений на протяжении 14-21 дня.
При тяжелом течении назначают уколы:
- Аминогликозидов (гентамицина, тобрамицина).
- Цефапирина, Цефалотина с Амикацином.

Микоплазмоз
- Микоплазменная пневмония (возбудитель микоплазма пневмонии) является атипичной легочной инфекцией, которая проявляется в виде заложенности носа, першением в горле, приступообразного, навязчивого, малопродуктивного кашля, общей слабости, головной боли, миалгии.
- Сложность терапии данного вида воспаления легких заключается в том, что антибиотики из группы цефалоспоринов, аминогликозидов, пенициллинов не демонстрируют должный терапевтический эффект.
- Целесообразно использование следующих макролидов:
- Кларитромицина.
- Азитромицина (Сумамеда).
- Ровамицина.
Продолжительность лечения составляет не менее 14 дней из-за высокого риска рецидива заболевания.
Врачи отдают предпочтение ступенчатой антибиотикотерапии: на протяжении первых 48-72 часов используют препараты, предназначенные для внутривенного вливания с последующим переходом на пероральный прием лекарства.
Антибиотики при застойной пневмонии
При качественном, комплексном своевременном лечении выздоровление пациентов наблюдается спустя месяц.
Застойная пневмония является вторичным воспалением легких, которое возникает из-за застоя в малом круге кровообращения. В группу риска попадают пациенты старше 60 лет с атеросклерозом, ишемической болезнью сердца, гипертонией, эмфиземой легких и прочими соматическими болезнями.
Антибиотики при воспалении легких вторичного генеза назначаются следующие: Аугментин, Цифран, Цефазолин на протяжении 14-21 дня.
Современные антибиотики
В зависимости от типа возбудителя, лечение пневмонии может осуществляться по определенным схемам с применением следующих современных антибактериальных препаратов:
- В том случае, если выявлено преобладание грибковой инфекции рекомендовано сочетание цефалоспоринов 3 поколения с препаратами на основе флуконазола.
- Пневмоцистные пневмонии устраняют с использованием макролидов и котримоксазола.

- Для устранения грамположительных патогенов, стафилококковых и энтерококковых инфекций рекомендовано использование цефалоспоринов 4 поколения.
- При атипичных воспалениях легких целесообразно использование цефалоспоринов 3 поколения, а также макролидов.
Если результаты бактериологических исследований указывают на преобладание грамположительной кокковой инфекции рекомендовано использование цефалоспоринов: цефалоспорина, цефоксима, цефуроксима.
Комбинация антибиотиков
- Комбинированная антибиотикотерапия с использованием сразу нескольких лекарственных препаратов целесообразна в тех случаях, когда не удалось выявить точный возбудитель развития болезни.
- Продолжительность лечения может составлять до 2 недель, на протяжении которых врач может принять решение о замене одного антибиотика на другой.
- Врачи используют лекарственные средства, обладающие способностью воздействовать на рост и жизнедеятельность как грамположительных, так и грамотрицательных патогенных микроорганизмов.
- Задействуют уколы таких комбинаций:
- Аминогликозидов с цефалоспоринами.
- Пенициллинов с аминогликозидами.
При тяжелом течении болезни требуется капельное или внутривенное вливание лекарственных средств.
Если наблюдается нормализация температуры тела и показателей лейкоцитов в плазме крови, спустя сутки пациента переводят на пероральный прием антибиотика, использование которого прекращают спустя 5-7 дней.
Существует ли лучший антибиотик?
Не существует такого понятия как лучший антибиотик от пневмонии. Все зависит от формы болезни, ее возбудителя, результатов бактериологических исследований мокроты, индивидуальных особенностей организма пациента.
- Ознакомившись с информацией о том, какими антибиотиками лечат пневмонию рекомендовано воздерживаться от самостоятельно их применения.
- При первых признаках заболевания следует обращаться за помощью к квалифицированным медицинским работникам.

- Самолечение грозит отсутствием должного эффекта с последующим развитием серьезных осложнений и летальным исходом.
Лечение пневмонии дома и в стационаре
Наиболее эффективные антибиотики при пневмонии
Netbolezni.Net » Лекарства » Вернуться назад
Еще несколько столетий назад пневмония считалась крайне опасным, неизлечимым заболеванием. На сегодняшний день серьезность болезни не уменьшилась, но своевременный и грамотный прием антибиотиков нового обеспечивает полное излечение и предупреждает развитие осложнений воспаления легких.
Виды пневмоний
Правильный подбор антибиотика начинается из идентификации этиопатогенетической классификации пневмонии, которая дает представление о происхождении и условиях развития болезни. В мировой практике различают:
- Внебольничную (амбулаторную, домашнюю) форму — острое заболевание дыхательных путей, что возникло во внебольничных условиях и сопровождается симптомами инфекции. При обследовании у пациентов выявляют свежие инфильтратные изменения в тканях легких. Зачастую внебольничную пневмонию вызывают стрептококки или стафилококки, реже — микоплазма, хламидии, клебсиелла, легионелла.
- Госпитальную (внутрибольничную, нозокомиальную) форму, что развивается спустя сутки-двое после поступления больного в стационар. Для госпитальной пневмонии характерны классические симптомы заболевания — кашель, субфебрильная или фебрильная температура, одышка, увеличение количества лейкоцитов в крови, патологические изменения на рентгене. Основная причина болезни — общее ослабление организма и присоединение внутрибольничной патогенной микрофлоры — кишечной и синегнойной палочек, клебсиеллы, протея, золотистого стафилококка. Такая пневмония сложно поддается лечению в связи с общим состоянием пациента, а также возможной резистентности организма к противомикробным медикаментам.
- Атипичную пневмонию — инфекционное заболевание, вызванное ранее неизвестными штаммами бактерий или вирусной инфекцией (грипп А и В, парагрипп, корь, респираторный синцитиальный вирус человека, цитомегаловирус, коронавирус, микоплазма, хламидии, легионелла).
 В связи со стертостью симптомов диагностика заболевания может быть затруднена.
В связи со стертостью симптомов диагностика заболевания может быть затруднена. - Пневмонию, связанную с иммунными дефектами.
Чаще всего патология вызвана нетипичными микроорганизмами (грибами, вирусами, бактериями), которые не вызывают воспаления легких у здоровых людей.
Адекватное лечение пневмонии антибиотиком не возможно без изучения этиологии заболевания.
Помимо первопричины патологии, при выборе антибиотика необходимо учитывать возраст и тяжесть состояния больного, возможные побочные реакции организма, а также степень резистентности возбудителя к тому или иному антибактериальному препарату.
Группы антибиотиков при пневмонии
Для лечения пневмонии применяются следующие группы антибактериальных средств широкого спектра действия: Цефалоспорины, Фторхинолоны, Пенициллины.
Выбор препарата при воспалении легких у детей или взрослых:
| Форма пневмонии | Степень тяжести | |
| Легкая или среднетяжелая | Тяжелая | |
| Негоспитальная | Кларитромицин, Аминопенициллин, Азитромицин, Фторхинолон, Доксициклин, Бензилпенициллин | Фторхинолон, Цефотаксим, Цефтриаксон, Азитромицин, Кларитромицин |
| Госпитальная | Пенициллин, Амоксициллин, Цефтазидим, Цефтазидим, | Цефотаксим, Ципрофлоксацин, Тикарциллин |
| Атипичная | Азитромицин, Кларитромицин, Ципрофлоксацин, Доксициклин |
В некоторых случаях вылечить пневмонию возможно только при помощи комбинированной антибиотикотерапии. Наиболее распространенные комбинации:
- Цефалоспорины с Линкомицином;
- Цефалоспорины с Метронидазолом;
- Линкомицин с Амоксициллином;
- Амоксициллин с Гентамицином;
- Цефуроксим с Гентамицином.
Подобная тактика лечения оправдана при тяжелом состоянии пациента, иммунных заболеваниях, смешанных инфекциях, развитии резистентности к определенному препарату, частый, бесконтрольный или длительный прием антибиотиков.
Принципы применения антибиотиков
Несмотря на то, что антибиотики нового поколения обладают широким спектром воздействия, успех лечения напрямую зависит от следования основным принципам применения подобных препаратов. Рациональная антибиотикотерапия подразумевает:
- Эмпирическое назначение антибиотика. Это означает, что прием препарата начинается еще до получения результатов бактериологических исследований.
- Забор материала для исследования до начала лечения — это позволит наиболее точно определить возбудителя и его чувствительность к антибиотикам.
- Строгий контроль фармакологического действия лекарственного средства и своевременное выявление побочных явлений.
- Своевременна коррекция схемы лечения, зависимо от реакции организма и результатов лабораторных исследований.
- Соизмеримость дозировки и кратности использования с клинической картиной заболевания и индивидуальных особенностей больного.
При легком или среднетяжелом течении заболевания допускается лечение в домашних условиях, с пероральным применением антибиотика — больной может пить таблетки или суспензию. При тяжелых или осложненных пневмониях показана ступенчатая терапия, то есть поэтапный переход от инъекций к таблеткам. Воспаление легких у детей до года или пожилых людей следует лечить только в стационаре.
Поскольку бактериологическое исследование может занять несколько дней, пациент должен быть морально готов к тому, что может понадобиться замена лекарства или его дополнение другим антибиотиком.
Обзор эффективных антибиотиков нового поколения
Наиболее эффективными при пневмонии считаются антибиотики нового поколения. Их преимущество заключаются более быстром воздействии, что распространяется на большинство патогенных микроорганизмов.
Кроме того, в ходе многочисленных исследований было установлено, что такие медикаменты вызывают меньше побочных эффектов и легче переносятся больными. Антибиотики широкого спектра действия необходимо принимать 1-2 раза в сутки, тогда как препараты 1 или 2 поколения — до четырех.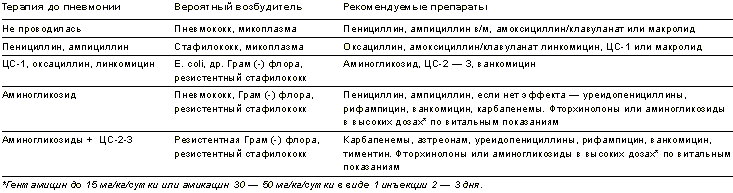
Кроме того, в зависимости от течения болезни, лечащие врачи могут подобрать лекарственную фору, наиболее удобную для пациента — это могут быть уколы, таблетки, капсулы, сиропы.
Цефалоспорины
Ввиду высокой эффективности и низкой токсичности — одни из самых часто назначаемых антибактериальных препаратов. Допускается лечение детей и беременных женщин, начиная со второго триместра. При внебольничной пневмонии можно принимать пероральные формы:
- Супракс (действующее вещество цефиксим) — выпускается в виде капсул и гранул для приготовления суспензии. С осторожностью назначается малышам до 6 месяцев, пожилым людям, пациентам с почечной недостаточностью, а также псевдомембранозным колитом в анамнезе.
- Панцеф — препарат на основе цефиксима в виде гранул для приготовления суспензии или таблеток. Запрещен детям до 6 месяцев.
- Цедекс (активное вещество цефтибутен). Производится в капсулах или в виде порошка для приготовления суспензии. Противопоказан детям до полугода, людям с врожденным нарушением углеводного обмена и серьезными патологиями ЖКТ и почек.
Лечить госпитальную пневмонию лучше уколами, колоть которые можно внутривенно или внутримышечно:
- Тарцеф, Цефабол (цефтазидим) — кристаллический порошок для приготовления раствора для инъекций. Колоть лекарство следует каждые 8 или 12 часов. Возможно применение для лечения бронхитов или пневмоний у новорожденных детей. Уколы лекарства запрещены беременным и кормящим женщинам.
- Зинацеф — порошок для приготовления инъекционного раствора на основе цефуроксима. Сильный антибиотик при пневмонии — его введение рекомендуется на протяжении 2-3 суток, после чего пациента переводят на пероральный прием препарата той же группы.
- Терцеф (цефтриаксон) — эффективный против возбудителей пневмонии препарат, разрешенный с рождения (при отсутствии особых противопоказаний). При внутримышечном введении рекомендуется использование лидокаина, снижающего болевые ощущения в месте инъекции, тем самым обеспечивая необходимое всасывание средства.

Основные побочные реакции — аллергические проявления либо расстройства пищеварения, повышенная утомляемость, нервозность.
Курс лечения цефалоспоринами длится 7-10 дней.
Абсолютным противопоказанием к применению является гиперчувствительность к основному действующему веществу, а также антибиотикам пенициллиновой группы.
Пенициллины
При лечении пневмонии у взрослых доктора назначают следующие виды препаратов:
- Амоксициллин, Хиконцил, Флемоксин Солютаб, Оспамокс — капсулы или суспензии для перорального приема на основе амоксициллина. Длительность лечения — от 10 до 14 дней. Разрешены к применению беременными женщинами и маленькими детьми. В некоторых случаях наблюдается низкая эффективность препаратов в связи с выработкой некоторыми микроорганизмами бета-лактамазы — вещества, разрушающего структуру средства.
- Аугментин, Флемоклав Солютаб, Амоксиклав — антибиотики для перорального применения, в состав которых входит клавулановая кислота, предотвращающая негативное воздействие бета-лактамазы. Назначается пациентам, что неоднократно проходили курс лечения пенициллинами.
Среди частых побочных проявлений можно выделить расстройства в работе пищеварительной системы, а также аллергические реакции (от крапивницы до отека Квинке).
Фторхинолоны
Самый мощный разряд антибактериальных средств, предназначенный для лечения тяжелых форм пневмонии.
Чаще назначают Зофлокс, Таривид — препараты на основе офлоксацина или Ципробай, Цифран — медикаменты с ципрофлоксацином. Возможно пероральное или капельное введение.
При внутривенном введении капельницы ставят на протяжении нескольких дней, до улучшения состояния больного, а затем переходят на пероральный прием.
Макролиды
Антибиотики широкого спектра действия, которые применяют при любых (включая атипичную) формах заболевания. Список эффективных медикаментов:
- Сумамед, Азитромицин, Зитролид — таблетки или суспензия на основе азитромицина.
 Стандартная длительность применения — 3-5 дней. Запрещен детям до трех лет.
Стандартная длительность применения — 3-5 дней. Запрещен детям до трех лет. - Макропен (мидекамецин) — хорошо переносится большинством пациентов, поэтому используется раз в сутки на протяжении 7-14 дней. Может использоваться во время беременности, но запрещен малышам раннего возраста.
- Клацид и Клабакс (кларитромицин) — назначается на 7-10 дней. Не используется для лечения малышей до полугода.
- Рулид (рокситромицин) — запрещен беременным и детям, масса тела которых не достигла 40 кг. Принимают дважды за день на протяжении 5-10 дней.
Прием препаратов данной группы свыше 10 дней крайне нежелателен. Поскольку патогенные микроорганизмы способны к быстрой выработке устойчивости, что затрудняет дальнейшее лечение.
Макролиды не применяются для лечения воспаления легких или других воспалительно-инфекционных заболеваний при наличии болезней печени.
Даже самый лучший и щадящий антибиотик оказывает сильное воздействие не только на возбудителей заболевания, но и на весь организм. Сколько бы дней не длился прием такого средства, нормальная микрофлора кишечника и сопротивляемость к инфекциям значительно снизиться.
Поэтому даже при легком протекании пневмонии не стоит полагаться на отзывы других пациентов и собственную интуицию, а доверить выбор подходящего препарата лечащему доктору — это поможет в кратчайшие сроки победить болезнь и безболезненно восстановиться после лечения.
i Пожалуйста оцените статью, мы старались:
Пневмония при коронавирусе — что это такое, нужно ли всегда пить антибиотики, как долго восстанавливаются легкие. Интервью с тюменским пульмонологом Надеждой Куприной | 72.ru
— Они болеют не только коронавирусной инфекцией, но и всеми своими хроническими заболеваниями?
— Да.
Цитокиновый шторм — это слишком бурная реакция иммунитета. Клетки иммунной системы при встрече с новой инфекцией борются не только с ней, но и со своими клетками, повреждая и уничтожая их. О брадикининовом шторме ученые заговорили совсем недавно, брадикинин — вещество, которое отвечает за проницаемость сосудов. При COVID-19 его становится слишком много, и это ведет к отекам тканей, в том числе легких.
О брадикининовом шторме ученые заговорили совсем недавно, брадикинин — вещество, которое отвечает за проницаемость сосудов. При COVID-19 его становится слишком много, и это ведет к отекам тканей, в том числе легких.
— Самый главный вопрос в связи с этим. Как сделать так, чтобы перенести коронавирус легко, если все-таки ты заразился? Или это индивидуально и ничего не сделаешь?
— Если бы мы это знали, не было бы общемировой проблемы. Но есть основные правила для сохранения здоровья: умеренные занятия спортом, прием витаминов, профилактика хронических заболеваний, отказ от курения. Что-то специальное сделать невозможно. Волшебной таблетки нет. Хотя доказано, что течение заболевания и выздоровление облегчают профилактические дозы витамина D, аскорбиновой кислоты, цинка. Можно посоветоваться с врачом или сдать анализ на выявление дефицита витаминов, это легко можно сделать в любой лаборатории. Например, с витамином D. У нас такие широта проживания и особенность строения кожи, что дефицит витамина D наблюдается практически у всех.
— Почему к коронавирусу почти всегда присоединяется пневмония?
— Коронавирус не ведет к пневмонии. То, что мы видим на компьютерной томографии («матовое стекло»), — это не что иное, как отек альвеол, это не инфекционный агент, его не нужно лечить антибиотиками. Это пресловутые цитокиновый и брадикининовый штормы, которые дают микротромбоз на капиллярном уровне. Мы видим пневмонит, а не пневмонию. Антибиотики действуют на бактериальную пневмонию, а не на вирусную и не на тот пневмонит, который возникает при ковиде. Поэтому антибиотики, особенно при легком течении, не показаны.
— Но когда присылают сводки от оперштаба об умерших, часто пишут о субтотальной пневмонии.
Это может быть опасно для жизни: главный пульмонолог области рассказал, почему антибиотики нельзя принимать для профилактики
В панике, опасаясь заразиться коронавирусом, россияне начали скупать антибиотики в аптеках. И принимать их для профилактики. Покупают таблетки, зачастую тратя последние средства. Сама по себе вопиющая ситуация, но она обнажила еще одну существенную проблему – те, кому действительно нужно принимать эти лекарства, в аптеках их теперь найти не могут. Однако самое главное – прием антибиотиков «просто так, на всякий случай» не то что вредит здоровью, оно опасно для жизни. Об этом предупреждают и врачи.
И принимать их для профилактики. Покупают таблетки, зачастую тратя последние средства. Сама по себе вопиющая ситуация, но она обнажила еще одну существенную проблему – те, кому действительно нужно принимать эти лекарства, в аптеках их теперь найти не могут. Однако самое главное – прием антибиотиков «просто так, на всякий случай» не то что вредит здоровью, оно опасно для жизни. Об этом предупреждают и врачи.
Нужно понимать, что бесконтрольный прием антибиотиков угрожает и всему человечеству в целом, ведь бактерии становятся устойчивыми к антимикробным лекарствам. И уже в ближайшем будущем люди могут столкнуться с инфекциями, которые станет невозможно победить.
— При пневмонии, вызванной коронавирусом COVID-19, антибактериальные препараты не показаны, так как антибиотики не действуют на вирусы, то есть не подавляют их активность, – рассказал главный пульмонолог департамента здравоохранения Ярославской области, заслуженный врач России Николай Поярков. – Вирусы повреждают легочную ткань, разрушают альвеолы, вызывают отек интерстициальной ткани и приводят к инфильтрации легочной ткани различными клетками (лимфоцитами). Эти изменения принципиально отличаются от той пневмонии, которую мы называем воспалением легких. Причиной возникновения такой пневмонии, то есть воспаления легких, являются бактерии, чаще всего пневмококк, гемофильная палочка, атипичные бактерии, стафилококк и другие микробы. Именно против этих микробов и направлены антибиотики.
По словам Николая Пояркова, другим отличием пневмонии бактериальной от повреждения легких при коронавирусной инфекции, является одностороннее воспаление в одном легком, доле или сегменте, но не двустороннее поражение легких, как при коронавирусном повреждении. При коронавирусном повреждении на компьютерной томограмме легких мы видим наличие «матового стекла» с двух сторон. И самое главное: симптомами вирусного повреждения легких является сухой кашель и одышка, а при бактериальном воспалении легких кашель с отделением гнойной мокроты (темно-серого или зеленого цвета).
Причин, почему назначать антибиотики при коронавирусном повреждении легких вредно, несколько.
Во-первых, назначение антибиотиков приводит к значительному росту резистентности микробов, проще говоря, устойчивости бактерий к антибиотикам. Если бактерии стали устойчивы к антибиотику, значит, воспаление легких, вызванное такими бактериями, невозможно будет вылечить.
Во-вторых, не по показаниям назначенный антибиотик приводит к нежелательным побочным реакциям: аллергическая сыпь, возникновение кашля и удушья, развитие колита, поражение печени, почек, повышение температуры, ухудшение показателей со стороны картины крови. Могут быть и жизнеугрожающие последствия для здоровья.
В заключении Николай Поярков подчеркнул: показанием для назначения антибиотиков является бактериальное воспаление, но не вирусное заболевание, к которому относится новая коронавирусная инфекция. Не является показанием для назначения антибиотиков и повышение температуры при ОРВИ, кашель, который не сопровождается выделением гнойной мокроты. Вопрос, назначать ли антибиотик, должен решать высопрофессиональный врач. Необходим индивидуальный подход в каждом конкретном случае, взвешивая все факторы за и против.
Главный пульмонолог Ярославской области рассказал, почему нельзя принимать антибиотики «для профилактики»- Яррег
Некоторые люди при легкой форме коронавируса начинают заниматься самолечением и при этом начинают пить антибиотики. Главный пульмонолог департамента здравоохранения Ярославской области, заслуженный врач России Николай Поярков рассказал, почему нельзя прибегать к подобной «профилактике».
– При пневмонии, вызванной коронавирусом COVID 19 антибактериальные препараты не показаны, так как антибиотики не действуют на вирусы, то есть не подавляют их активность. Вирусы повреждают легочную ткань, разрушают альвеолы, вызывают отек интерстициальной ткани и приводят к инфильтрации легочной ткани различными клетками (лимфоцитами). Эти изменения принципиально отличаются от той пневмонии, которую мы называем воспалением легких. Причиной возникновения такой пневмонии, то есть воспаления легких, являются бактерии, чаще всего пневмококк, гемофильная палочка, атипичные бактерии, стафилококк и другие микробы. Именно против этих микробов и направлены антибиотики. Другим отличием пневмонии бактериальной от повреждения легких при коронавирусной инфекции, является одностороннее воспаление в одном легком, доле или сегменте, но не двустороннее поражение легких как при коронавирусном повреждении. При коронавирусном повреждении на компьютерной томограмме легких мы видим наличие «матового стекла» с двух сторон. И самое главное: симптомами вирусного повреждения легких является сухой кашель и одышка, а при бактериальном воспалении легких кашель с отделением гнойной мокроты (темно-серого или зеленого цвета), – рассказал Поярков.
Почему вредно назначать антибиотики при коронавирусном повреждении легких?
Во-первых, назначение антибиотиков приводит к значительному росту резистентности микробов (см. выше), другими словами устойчивости бактерий к антибиотикам. Если бактерии стали устойчивы к антибиотику, значит воспаление легких, вызванное такими бактериями, невозможно будет вылечить.
Во-вторых, не по показаниям назначенный антибиотик приводит к нежелательным побочным реакциям: аллергическая сыпь, возникновение кашля и удушья, развитие колита, поражение печени, почек, повышение температуры, ухудшение показателей со стороны картины крови. Могут быть жизнеугрожающие последствия для здоровья.
Следует подчеркнуть, что показанием для назначения антибиотиков является бактериальное воспаление, но не вирусное заболевание, к которому относится новая коронавирусная инфекция. Не является показанием для назначения антибиотиков и повышение температуры при ОРВИ, кашель, который не сопровождается выделением гнойной мокроты. Вопрос назначать ли антибиотик должен решать высокопрофессиональный врач. Необходим индивидуальный подход в каждом конкретном случае, взвешивая все факторы за и против.
Фото из архива «Ярославского региона»
Назначение антибиотиков при лечении COVID-19 на дому может ухудшать состояние больных
Врач-реаниматолог ковидного госпиталя Сергей Царенко в авторской колонке для «КП» поделился болью медиков в эпоху ковида: повсеместным неоправданным назначением антибиотиков
Сергей Васильевич Царенко — заместитель главного врача по анестезиологии и реаниматологии ГКБ № 52 города Москвы. Эта клиника стала одним из ведущих ковидных центров Москвы еще во время весенней вспышки эпидемии. И сейчас в числе лучших российских больниц, где спасают тяжелых пациентов с COVID-19.
— Антибактериальные препараты — одно из ярчайших изобретений человечества и медицины, — говорит Сергей Царенко. — С их появлением радикально изменилось лечение не только инфекционных заболеваний, но и стало возможным развитие хирургии и трансплантологии, онкологии и гематологии. Больные сахарным диабетом выживают, поскольку имеют меньше бактериальных осложнений.
Антибиотики — это мощный щит, который закрывает человечество от болезней, и они — одна из важных причин, почему люди стали жить дольше. Если мы вспомним еще начало прошлого века, то увидим, что люди умирали от банальной крупозной пневмонии. С появлением антибиотиков ситуация радикально изменилась. Однако сейчас, к сожалению, медицина оказалась в очень сложном положении. К большинству антибиотиков, особенно к тем, которые применяются в условиях стационаров, возникла резистентность (возбудители инфекций становятся невосприимчивы к этим лекарствам. — Ред.) Речь идет обо всем мире — повсеместно врачи имеют дело с устойчивой микробной флорой. Одна из важнейших причин этого — применение и назначение антибиотиков тогда, когда к ним нет показаний. Антибиотики нельзя принимать людям на всякий случай — пандемия коронавируса уже нам это доказала!
УДАР ПО БОЛЬНЫМ НА ИВЛ
— Например, в чем основные проблемы с выживанием пациентов, которые находятся на ИВЛ? Метод ИВЛ приводит к тому, что легкие восстанавливаются, но через интубационную или трахеостомическую трубку, к которой подключен аппарат искусственной вентиляции легких, попадают полирезистентные микробы (то есть устойчивые ко многим существующим антибиотикам. — Ред.). И несмотря на все технологическое оснащение наших реанимаций — аппараты ИВЛ, ЭКМО — этого может оказаться недостаточно. Проблему можно предотвратить, прежде всего, не используя антибиотики там, где это не нужно.
Сейчас мы имеем дело с вирусной пандемией. Пока еще не зима, и бактериальных инфекций — пневмококков, гемофильных палочек, легионелл, которые бывают причиной бактериальной пневмонии в зимнее время, сейчас практически нет. Поэтому необоснованный прием антибиотиков пациентами в амбулаторных условиях является абсолютно неэффективным и бессмысленным, поскольку влечет за собой нарастание устойчивости к ним микробной флоры.
ВМЕСТО ПОМОЩИ — ТЯЖЕЛЫЕ ОСЛОЖНЕНИЯ
— Есть четкие правила назначения антибиотиков на основе результатов исследования биоматериала, содержащего бактерию, а также анализов, свидетельствующих о системном воспалительном процессе, — продолжает Сергей Царенко. — К сожалению, консультируя коллег из регионов, приходится сталкиваться с тем, что люди бездумно применяют антибиотики с целью помочь больному. Однако вместо помощи происходит формирование резистентной микробной флоры.
И самое главное, врач теряет время, ожидая эффекта от назначенного препарата! Эффекта не будет, поскольку ковидная инфекция — это болезнь не ослабленного иммунитета, а как раз наоборот, избыточного. Поэтому нужно для купирования воспаления, одним из проявлений которого является высокая температура, назначать не антибиотик. А иммуносупрессивный препарат, который может убрать эту избыточную реакцию иммунитета.
ОПАСНЫЙ ПРОЦЕСС УСКОРИЛСЯ
— В последнее время приобретение резистентности к антибиотикам ускорилось. Потому что бактерии, формируя устойчивость к одному антибиотику, автоматически становятся устойчивыми другим, похожим на него по структуре. Микробы даже умеют передавать друг другу кусочки генетического материала с готовыми генами резистентности. Поэтому наша задача — искать новые пути, модели и идеи для реализации рациональной антибиотикотерапии.
Почему же до сих пор назначают антибиотики при вирусной пневмонии? Это старое заблуждение, основанное вот на чем. Мы думали, что вирус ослабляет иммунитет, на ослабленную иммунную систему легких попадает бактерия. А поскольку с вирусом мы бороться не можем, то нужно защитить легкие от бактерий антибиотиками. Но уже выяснилось, что это не так! (см. выше: на самом деле иммунитет не ослабляется, а чрезвычайно активируется. — Ред.)
ВАЖНО
— Сейчас большие усилия брошены на преодоление ситуации с неоправданным назначением антибиотиков, — отмечает Сергей Царенко. — Созданы специальные государственные структуры, которые будут заниматься проблемой антибиотикорезистентности, что в данных условиях фактически означает — безопасностью нашей страны. Нам нужно предпринять меры, чтобы появились новые антибиотики, чтобы не росла резистентность к имеющимся антибиотикам, чтобы мы наладили учет бактериальных осложнений, которые возникают во внутрибольничных условиях. Нужно категорически запретить продажу антибиотиков без рецепта врача! Проблема должна решаться совместными усилиями. Иначе после эпидемии возникнет ситуация, когда пострадают целые отрасли медицины: хирургия, онкология, гематология, трансплантология, травматология и другие — те, где антибиотики действительно жизненно необходимы.
Противовирусные и антибиотики в Кузбассе сложно достать — их скупили впрок. Рассказываем, почему это бессмысленно
На 30 октября в Кузбассе развёрнуто 3 969 коек, из них 1 319 занято пациентами с пневмонией. Однако это лишь наиболее тяжёлые случаи. Значительное количество проходит лечение на дому: врачи выдают им список лекарств и контролируют течение болезни по телефону.
Параллельно в кузбасских аптеках возникли сложности с лекарствами. Это связано с новым способом маркировки и учёта, а ещё с тем, что люди скупают огромное количество противовирусных и антибиотиков впрок. Рассказываем, почему это не имеет смысла.
Фото: архив A42.RU
Пневмония: разные заболевания под одним названием
Слово «пневмония» буквально означает воспаление лёгких. Лечение двух внешне одинаковых пневмоний может радикально различаться в зависимости от того, чем вызвано воспаление. Это могут быть бактерии, могут быть вирусы, а иногда — паразиты или грибки. В каждом случае лечение будет принципиально разным.
Поражение лёгких коронавирусной инфекцией во многих странах мира вообще не называют пневмонией, используя термин «тяжёлый острый респираторный синдром», — настолько отличается клиническая картина от привычных пневмоний.
Пытаться лечить все пневмонии одинаково — всё равно что заливать одинаковое топливо и в трактор, и в автомобиль, и в самолёт.
Антибиотики: оружие массового поражения на всякий случай
Антибиотики эффективны при бактериальных инфекциях, но совершенно бесполезны при вирусных.
Это совершенно не учитывает далёкий от медицинской науки обыватель. Памятуя, как здорово антибиотики помогли «в прошлый раз, когда я сильно грипповал», и подогреваемый страхом, он готов при первых же симптомах пить азитромицин просто на всякий случай.
В России антибиотики действительно входят в протокол лечения любой пневмонии, так как на поздних стадиях вирусного заболевания иногда присоединяется бактериальная инфекция. Но на ранних стадиях гриппа, коронавируса и ОРВИ, а тем более «для профилактики» принимать антибиотики бессмысленно и вредно.
— Антибиотики пациентам выдают, потому что таков протокол, — отмечает врач-рентгенолог Ольга Полева. — Он рассчитан на тот случай, если болезнь затянется и присоединится бактериальная инфекция. Есть она или нет, можно выяснить точно с помощью анализа крови, но при лечении на дому его дожидаться слишком долго, и врач назначает антибиотики, опираясь просто на клиническую картину и опыт. Каждый организм индивидуален — бактериальная инфекция может не присоединиться вовсе или появиться позже.
А, например, при коронавирусе, в отличие от гриппа, применение антибиотиков «на всякий случай» даже в поздней стадии болезни не оправдано. По данным ВОЗ, которые приводит «Медуза», бактериальная инфекция присоединяется лишь в 7-8% случаев.
Но что антибиотики сделают совершенно точно — это уничтожат значительную часть здоровой микробиоты человека, то есть «полезных» бактерий, которые участвуют в пищеварительных и иммунных процессах.
— Примерно 2,5 килограмма микробиоты покрывает слизистую кишечника человека, — отмечает Ольга Полева. — Кишечник — ключевой иммунный орган, он участвует в образовании антител, является источником лимфоидных клеток, дающих иммунный ответ. Принимая антибиотики, мы убиваем симбиотические бактерии — и это негативно влияет на работу кишечника и на иммунитет в целом.
Принимать антибиотики без назначения врача опасно ещё и потому, что они имеют набор серьёзных побочных эффектов.
— Весьма спорным является вопрос об антибактериальной терапии в лёгкой стадии заболевания, лечение которой проводится амбулаторно, — предостерегает Лариса Токарева, главный специалист по терапии и общей врачебной практике в Кузбассе. — У всех лекарственных препаратов имеются противопоказания, причём индивидуальные, не учтённые в общих инструкциях к применению, которые может определить только врач, учитывая особенности вашего организма и наличие хронических заболеваний.
Ну и, наконец, бесконтрольный приём антибиотиков приводит к появлению «суперинфекций» — бактерий, устойчивых к большинству известных антибиотиков. Ещё в сентябре главврач московской больницы № 40 Денис Проценко отмечал, что когда COVID-19 вызывает пневмонию, причиной большинства летальных исходов становится не вирус, а сепсис, вызванный как раз суперинфекциями.
Таким образом, скупать и пить антибиотики без назначения и контроля врача бесполезно и чревато осложнениями. Кроме того, делая так, люди способствуют появлению бактерий, от которых уже не помогут лекарства.
Противовирусные: стрельба холостыми
Противовирусные лекарства против вирусов далеко не так эффективны, как антибиотики против бактерий.
Фундаментальное отличие вирусов в том, что они не способны размножаться вне клеток чужих организмов. Вирусы встраиваются в них — и уничтожить заразу лекарствами, не повредив клетку хозяина, практически невозможно. Именно поэтому по-настоящему эффективных противовирусных средств мало, и они обладают обширным списком противопоказаний. А ещё имеют узкий спектр действия — например, только против герпеса, или гепатита, или ВИЧ. «Просто противовирусных» не существует.
— В отношении подавляющего большинства вирусов приходится с грустью констатировать практически полное отсутствие эффективных противовирусных средств, — указывает известный педиатр и популяризатор науки Евгений Комаровский.
Зато в аптеках полно препаратов, имеющих «противовирусную активность». Но активность и клиническая эффективность — далеко не одно и то же. Многие противовирусные препараты, успешно прошедшие регистрацию в России, вообще не проходят проверку эффективности методами доказательной медицины — в том числе суперпопулярные «Арбидол» и «Кагоцел». Об этом писал президиум формулярного комитета РАМН ещё в 2007 году: «Немедленно изъять из перечня лекарственных средств […] устаревшие препараты с недоказанной эффективностью…» и далее — список препаратов, в числе которых и «Арбидол».
Тем не менее, действующее вещество «Арбидола» умифеновир включен во временные методические рекомендации Минздрава с оговоркой «имеющиеся на сегодня сведения о результатах терапии всеми препаратами не позволяют сделать однозначный вывод об их эффективности или неэффективности».
— Когда врач оставляет пациента с пневмонией лечиться на дому, в списке лекарств будет противовирусное — скорее всего, «Арбидол», — говорит Ольга Петрова. — Данные о его эффективности противоречивы, но он, по крайней мере, безвреден.
Это подтверждает и китайское клиническое исследование умифеновира 2020 года на больных COVID-19: оно продемонстрировало отсутствие какого бы то ни было эффекта.
Не менее популярный «Анаферон» и его аналоги и вовсе являются гомеопатическими средствами. То есть не могут быть эффективны даже теоретически, так как содержат действующее вещество в концентрации 10 в -15 степени, о чём прямо написано в инструкции — то есть примерно одна молекула на сто миллионов таблеток.
Применительно к текущей ситуации о низкой эффективности противовирусных средств напомнил израильский врач родом из Красноярска, специалист в области доказательной медицины Борис Бриль.
— Арбидол, галавит, ингаверин, капли интерферона, варфарины не являются лечением какого-либо заболевания, — подчеркнул медик.
Чем же лечиться?
Когда больницы переполнены, врачи вымотаны, а все пациенты, кроме самых тяжёлых, лечатся на дому, сложно сохранять спокойствие, почувствовав первые признаки недомогания. И всё же нужно постараться обойтись без паники. Создать условия для мобилизации сил организма: обильное питьё, постельный режим, дыхательная гимнастика. Строго следовать указаниям врача, когда он придёт.
Это психологически сложно принять, но иногда лекарства не существует. Острое желание принять хоть что-нибудь приводит к тому, что производители очень сомнительных лекарств получают большие прибыли. А те, кому антибиотики действительно нужны прямо сейчас, не могут их купить из-за необоснованного ажиотажного спроса.
— В течение одной недели двухмесячный запас лекарственных средств просто смели с прилавков аптек, — отметил министр здравоохранения Кузбасса Михаил Малин. — Здесь, конечно, сработала привычка населения брать про запас и жаропонижающие, и антибиотики, и витамины. Мы, конечно, не осуждаем, но призываем к тому, чтобы всё-таки подходить более спокойно, без эмоций к тому, что происходит.
Министр добавил, что после обращения кузбасских властей в Минпромторг была принята так называемая заявительная схема маркировки лекарств, она стала значительно проще. Это позволило аптекам и оптовикам быстрее завершать формирование поступающих медикаментов
Министр промышленности Кузбасса Леонид Старосвет рассказал, что 1 ноября в Кузбасс доставили очередную крупную партию антибиотиков и противовирусных препаратов, которые в течение нескольких дней поступят в продажу. Кроме того, в течение недели ожидается прямая поставка антибиотиков с завода «Крассфарма». Министр призвал кузбассовцев не поддаваться ажиотажу и заверил, что лекарств в аптечных сетях региона будет достаточно.
Самое большое заблуждение о коронавирусе. Когда принимать антибиотики?
12 ноября 2020, 14:07
Цей матеріал також доступний українською
Ребята, прошу вас, никогда не выпрашивайте антибиотики при коронавирусной инфекции, это последнее, чем лечится эта инфекция
Есть три главных вида пневмонии, с которыми мы обычно имеем дело. Пневмония бактериальная, вирусная и пневмония бактериальная, которая является осложнением вирусной инфекции
Мы можем проконтактировать с бактерией, которая называется пневмококк или стафилококк. Эта бактерия попадет в легкие, вызовет воспаление легких, и мы будем лечить это антибиотиками.
Мы можем заработать вирусную инфекцию. Она будет называться грипп, аденовирус, коронавирус — не важно — и в легких может возникнуть вирусное воспаление. Оно не лечится антибиотиком, потому что антибиотики не действуют на вирусы, но возможна другая ситуация.
Возникает вирусная инфекция, на фоне вирусной инфекции изменяется вентиляция воздуха в легких, накапливается слизь, эта слизь инфицируется и возникает осложнение — бактериальная пневмония, которая лечится антибиотиками.
Огромное бытовое заблуждение
Существует огромное заблуждение на бытовом уровне (медицинская наука уже все давным-давно для себя решила) — если при вирусной инфекции назначить антибиотик (какой-то), то мы таким образом сможем избежать осложнений. На самом деле этого не происходит никогда. Только хуже становится.
Сейчас ситуация приняла катастрофический размах
Если мы при вирусной инфекции даем какой-то антибиотик, то всегда найдутся бактерии, которые уцелеют при назначении этого антибиотика, и начнут еще сильнее размножаться, поскольку будут убиты их «конкуренты». Профилактическое применение антибиотика — это огромная глупость. А при вирусных инфекциях это в 6−9 раз увеличивает вероятность развития пневмонии бактериальной. То есть вероятность осложнений.
Почему антибиотики упорно назначаются?
Это происходит по нескольким соображениям.
Соображение первое. Огромное количество людей убеждены, что так и надо. Более того, огромное количество врачей (которые знают, что так нельзя), знают еще и другое: люди (обыватели), убеждены, что надо именно так, что если врач не назначил антибиотик, а потом возникло воспаление легких, то оно возникло из-за того, что врач-растяпа вовремя не назначил нужное лекарство. Просто не знаю, что с этим можно сделать.
И еще один момент. Работа страховых компаний. Там тоже говорят: вовремя не назначили антибиотик, теперь мы это оплачивать не будем. Это вы довели человека. Именно вот эти юридические моменты — страхи, непонимания, незнания, приводят к тому, что антибиотики массово назначаются.
А сейчас ситуация приняла катастрофический размах. Десятки тысяч людей (сталкиваюсь с этим пять раз в день, звонят близкие мне люди), которые пошли на компьютерную томографию (КТ) и получили заключение «Воспаление 20%, 30%». А о чем идет речь? О коронавирусном процессе. Это не имеет никакого отношения к бактериальной пневмонии. Вам написали «Воспаление легких». Что надо делать? У нас этот пазл трактуется только так: антибиотик. Более того. Абсолютно вменяемый семейный врач. Зачем ты назначил два антибиотика?! Он мне говорит: «А что я могу сделать? Если я сейчас не назначу, а он потом будет госпитализирован, станет хуже, меня все потом обвинят в том, что я вовремя не назначил!».
Я вижу, какое огромное количество проблем это создает. Это просто убивает кучу людей. Мало того. Назначают антибиотики просто, когда врач видит 30% в одном легком, 40% — в другом, то он назначает не просто какие-то антибиотики, а назначаются так называемые антибиотики резерва (их назначают крайне редко — на реанимационном этапе, когда уже ничего не помогает). А с этих антибиотиков сплошь и рядом начинают дома! И когда потом этот человек попадает в больницу, ему очень плохо, ему уже вообще нечего назначать. Развивается пневмония, вызванная такими бактериями, на которые не действует практически ничего, и мы видим, чем активнее назначаются антибиотики на догоспитальном этапе, тем больше вероятность тяжелых смертельно опасных осложнений.
Я все это записываю именно сейчас вам, чтобы вы поняли связь антибиотиков и коронавируса.
Связь антибиотиков и коронавируса
На сегодня доказано, что есть два варианта коронавирусной инфекции. До того, как вы начнете задыхаться и после. Вот если вы чувствуете себя нормально, ну да, есть температура, но нет дефицита кислорода, общее состояние терпимое, то любое лечение, кроме приема жаропонижающих средств, ухудшает ваши перспективы.
Мы лечимся, потому что нам страшно не лечиться. Ведь лечатся все вокруг. Потому, что нас все запугали. Потому что президент Америки кричит, что нужно лечиться Азитромицином. Вот этот антибиотик — Азитромицин — мы его практически уже потеряли. Был прекрасный антибиотик, нетоксичный, удобный, пить раз в день, можно принимать три дня, и он действует после этого 10 дней. Сейчас его жрут все подряд. Практически все бактерии будут к нему устойчивы, совсем скоро мы забудем про этот препарат. Но беда в том, что мы жрем антибиотики резерва — фторхинолоны 3 поколения, дорогущие препараты. Ну это просто беда какая-то!
Ближайшие друзья, абсолютно вменяемые люди, некоторые даже с высшим медицинским образованием, звонят и говорят: «У меня на КТ 25% одно легкое и 35% — второе. Какой антибиотик мне принимать?».
Я вижу, что коронавирус четко действует на мозги. Зачатки логики и здравого смысла просто отключаются.
Ребята, если не доказана бактериальная инфекция, бактериальное осложнение, антибиотики просто противопоказаны на любом этапе, хоть в больнице, хоть дома.
Буквально вчера смотрел большое исследование (то ли Дания, то ли Бельгия). Они проанализировали людей, которые госпитализируются в стационары (они не госпитализируют, когда ты блатной, а госпитализируют тогда, когда человек без кислорода жить не может) более, чем у 70% госпитализируемых задыхающихся нет намека на бактериальный процесс — чистое коронавирусное поражение легких. То есть, антибиотики противопоказаны.
Еще одно заблуждение
Если есть подозрение на воспаление легких, то надо немедленно назначить антибиотики. Это тоже не так. Если даже речь идет о бактериальной инфекции, которая лечится антибиотиками (да, есть пневмококк, которых может вызвать крупозную пневмонию, его нужно срочно лечить антибиотиками). Но когда у ребенка сопли, температура 39, и увидели очажок какой-то в легких, и непонятно, то ли пневмония, то ли нет, то если нет дыхательной недостаточности, совсем не обязательно мгновенно назначать антибиотики. Можно сутки-двое понаблюдать, сделать анализ крови. Нет необходимости немедленно принимать решение.
Просто поймите. Любому врачу всегда проще назначить антибиотик, еще проще назначить два. Если рядом с вами врач, который выслушал и сказал: ну, КТ, ну поражение, но это — вирус, и антибиотики не назначил, это значит, что вам очень повезло. Вы встретили врача, который понимает, что такое ответственность, медицинская наука, о том, что нельзя идти на поводу у человеческой глупости.
Все покажет анализ крови
Если очень хочется сдавать какие-то анализы, то обычный анализ крови, который указывает на лейкоциты, на формулу крови, то можно понять — это вирусная инфекция или бактериальная. И тогда можно понять — нужны антибиотики или нет. Это намного важнее, чем все тесты вместе взятые.
Ребята, прошу вас, никогда не выпрашивайте антибиотики при коронавирусной инфекции, это последнее, чем лечится эта инфекция.
Больше — смотрите в видеоблоге Евгения Комаровского:
Экстракорпоральная мембранная оксигенация (ЭКМО) — Клиника Мэйо
Обзор
При экстракорпоральной мембранной оксигенации (ЭКМО) кровь перекачивается за пределы вашего тела в аппарат искусственного кровообращения, который удаляет углекислый газ и отправляет насыщенную кислородом кровь обратно в ткани тела. Кровь течет от правой стороны сердца к мембранному оксигенатору в аппарате искусственного кровообращения, а затем нагревается и отправляется обратно в тело.
Этот метод позволяет крови «обходить» сердце и легкие, позволяя этим органам отдыхать и исцеляться.
ECMO используется в критических ситуациях, когда ваше сердце и легкие нуждаются в помощи, чтобы вы могли вылечиться. Может использоваться при лечении COVID-19 , ARDS и других инфекций.
Зачем это делается
ECMO можно использовать для помощи людям, которые серьезно страдают сердечными и легкими, а также ожидают трансплантации сердца или восстанавливаются после нее. Это может быть вариант, когда другие меры жизнеобеспечения не сработали. ECMO не лечит и не лечит болезнь, но может помочь вам, когда ваше тело временно не может обеспечить ткани достаточным количеством кислорода.
Некоторые сердечные заболевания, при которых можно использовать ECMO , включают:
- Инфаркт (острый инфаркт миокарда)
- Заболевание сердечной мышцы (декомпенсированная кардиомиопатия)
- Воспаление сердечной мышцы (миокардит)
- Опасная для жизни реакция на инфекцию (сепсис)
- Пониженная температура тела (сильное переохлаждение)
- Осложнения после трансплантации
- Шок, вызванный недостаточностью перекачки крови сердцем (кардиогенный шок)
Некоторые легочные (легочные) состояния, при которых можно использовать ECMO , включают:
- Острый респираторный дистресс-синдром ( ARDS )
- Закупорка легочной артерии в легких (тромбоэмболия легочной артерии)
- Коронавирусная болезнь 2019 (COVID-19)
- Дефект диафрагмы (врожденная диафрагмальная грыжа)
- Плод вдыхает продукты жизнедеятельности в утробе матери (аспирация мекония)
- Грипп (грипп)
- Хантавирусный легочный синдром
- Повышенное артериальное давление в легких (легочная гипертензия)
- Пневмония
- Дыхательная недостаточность
- Травма
Риски
Наиболее распространенные риски, которые могут возникнуть с ECMO , включают:
- Кровотечение
- Сгусток крови (тромбоэмболия)
- Нарушение свертываемости крови (коагулопатия)
- Инфекция
- Потеря крови в руках, ногах или ногах (ишемия конечностей)
- Изъятия
- Инсульт (часть мозга повреждена из-за потери крови или разрыва кровеносного сосуда)
Как вы готовитесь
ECMO используется, когда после операции требуется жизнеобеспечение, или когда вы очень больны и ваше сердце или легкие нуждаются в помощи, чтобы вы могли вылечиться.Ваш врач решит, когда это может быть полезно. Если вам нужен ECMO , ваш врач и обученные респираторные терапевты подготовят вас.
Что вы можете ожидать
Ваш врач вставит тонкую гибкую трубку (канюлю) в вену для забора крови и вторую трубку в вену или артерию для возврата нагретой крови с кислородом в ваше тело. Вы будете получать другие лекарства, в том числе седативные, чтобы вам было комфортно во время приема ECMO , и вы, возможно, не сможете разговаривать в это время.
В зависимости от вашего состояния, ECMO можно использовать от нескольких дней до нескольких недель. Продолжительность приема ECMO зависит от вашего состояния. Ваш врач поговорит с вами или вашей семьей о том, чего ожидать.
Результаты
Результаты, связанные с ECMO , зависят от серьезности состояния здоровья, которое привело к использованию ECMO . Ваш врач может объяснить, насколько ECMO может быть полезным в вашей ситуации.
Клинические испытания
Изучите исследования клиники Mayo, посвященные тестам и процедурам, которые помогают предотвратить, выявлять, лечить или контролировать состояния.
таблеток азитромицина
Что это за лекарство?
АЗИТРОМИЦИН (азит икра MYE sin) — антибиотик группы макролидов. Он используется для лечения или профилактики определенных видов бактериальных инфекций.Он не подойдет при простуде, гриппе или других вирусных инфекциях.
Это лекарство можно использовать для других целей; Если у вас есть вопросы, обратитесь к своему врачу или фармацевту.
ОБЩЕЕ НАЗВАНИЕ БРЕНДА: Zithromax, Zithromax Tri-Pak, Zithromax Z-Pak
Что мне следует сказать своему врачу, прежде чем я приму это лекарство?
Им необходимо знать, есть ли у вас какое-либо из этих условий:
- Болезни крови в анамнезе, например лейкоз
- Нерегулярное сердцебиение в анамнезе
- Болезнь почек
- Заболевание печени
- миастения гравис
- необычная или аллергическая реакция на азитромицин, эритромицин, другие антибиотики группы макролидов, пищевые продукты, красители или консерванты
- беременна или пытается забеременеть
- грудное вскармливание
Как мне использовать это лекарство?
Принимайте это лекарство внутрь, запивая полным стаканом воды.Следуйте инструкциям на этикетке с рецептом. Таблетки можно принимать во время еды или натощак. Если лекарство вызывает расстройство желудка, принимайте его во время еды. Принимайте лекарство через регулярные промежутки времени. Не принимай свои лекарства чаще, чем указано. Принимайте все лекарства в соответствии с указаниями, даже если вам кажется, что вам стало лучше. Не пропускайте дозы и не прекращайте прием лекарства раньше срока.
Проконсультируйтесь со своим педиатром по поводу использования этого лекарства у детей. Хотя этот препарат может быть назначен детям в возрасте от 6 месяцев при определенных состояниях, меры предосторожности все же применяются.
Передозировка: Если вы считаете, что приняли слишком много этого лекарства, немедленно обратитесь в токсикологический центр или в отделение неотложной помощи.
ПРИМЕЧАНИЕ: Это лекарство предназначено только для вас. Не делись этим лекарством с другими.
Что, если я пропущу дозу?
Если вы пропустите прием, примите его как можно скорее. Если пришло время для следующей дозы, примите только эту дозу. Не принимайте двойные или дополнительные дозы.
Что может взаимодействовать с этим лекарством?
Не принимайте это лекарство с какими-либо из следующих лекарств:
- цизаприд
- дронедарон
- пимозид
- тиоридазин
Это лекарство может также взаимодействовать со следующими лекарствами:
- антациды, содержащие алюминий или магний
- противозачаточные таблетки
- колхицин
- циклоспорин
- дигоксин
- алкалоиды спорыньи, такие как дигидроэрготамин, эрготамин
- нелфинавир
- другие лекарства, удлиняющие интервал QT (нарушение сердечного ритма)
- фенитоин
- варфарин
Этот список может не описывать все возможные взаимодействия.Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы используете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
На что следует обращать внимание при использовании этого лекарства?
Сообщите своему врачу или поставщику медицинских услуг, если ваши симптомы не улучшаются или они ухудшаются.
Это лекарство может вызывать серьезные кожные реакции. Они могут произойти через несколько недель или месяцев после начала приема лекарства.Немедленно обратитесь к своему врачу, если вы заметили лихорадку или симптомы гриппа с сыпью. Сыпь может быть красной или пурпурной, а затем переходить в волдыри или шелушение кожи. Или вы можете заметить красную сыпь на лице, губах или лимфатических узлах на шее или под мышками.
Не лечите диарею продуктами, отпускаемыми без рецепта. Обратитесь к врачу, если у вас диарея, которая длится более 2 дней или если она сильная и водянистая.
Это лекарство может повысить чувствительность к солнцу.Беречь от солнца. Если вы не можете избежать пребывания на солнце, наденьте защитную одежду и используйте солнцезащитный крем. Не используйте солнечные лампы или солярии / будки.
Какие побочные эффекты я могу заметить при приеме этого лекарства?
Побочные эффекты, о которых вы должны как можно скорее сообщить своему врачу или медицинскому работнику:
- аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка
- кровавый или водянистый понос
- проблемы с дыханием
- боль в груди
- быстрое, нерегулярное сердцебиение
- мышечная слабость
- сыпь, лихорадка и увеличение лимфатических узлов
- покраснение, образование пузырей, шелушение или ослабление кожи, в том числе во рту
- признаков и симптомов поражения печени, например, темно-желтая или коричневая моча; общее недомогание или симптомы гриппа; светлый стул; потеря аппетита; тошнота; боль в правом верхнем углу живота; необычно слабый или уставший; пожелтение глаз или кожи
- белые пятна или язвочки во рту
- необычно слабый или усталый
Побочные эффекты, которые обычно не требуют медицинской помощи (сообщите своему врачу или медицинскому работнику, если они продолжаются или вызывают беспокойство):
- понос
- тошнота
- боль в животе
- рвота
Этот список может не описывать все возможные побочные эффекты.Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Где мне хранить лекарство?
Хранить в недоступном для детей месте.
Хранить при комнатной температуре от 15 до 30 градусов C (59 и 86 градусов F). После окончания срока годности, выбрасывайте все неиспользованные медикаменты.
ПРИМЕЧАНИЕ. Этот лист является сводным. Он может не покрывать всю возможную информацию. Если у вас есть вопросы об этом лекарстве, поговорите со своим врачом, фармацевтом или поставщиком медицинских услуг.
Доксициклин таблеток или капсул
Что это за лекарство?
ДОКСИЦИКЛИН (dox i SYE kleen) — антибиотик тетрациклинового ряда. Он убивает определенные бактерии или останавливает их рост. Он используется для лечения многих видов инфекций, таких как инфекции зубов, кожи, дыхательных путей и мочевыводящих путей. Он также лечит угри, болезнь Лайма, малярию и некоторые инфекции, передающиеся половым путем.
Это лекарство можно использовать для других целей; Если у вас есть вопросы, обратитесь к своему врачу или фармацевту.
ОБЩЕЕ НАИМЕНОВАНИЕ БРЕНДА (-ов): Acticlate, Adoxa, Adoxa CK, Adoxa Pak, Adoxa TT, Alodox, Avidoxy, Doxal, LYMEPAK, Mondoxyne NL, Monodox, Morgidox 1x, Morgidox 1x Kit, Morgidox 2x, Nutricidox 2x Kit, Morgidox 2x Kit, Morgidox 2x Kit, Morgidox 2x Kit, Morgidox 2x Kit Окудокс, ТАРГАДОКС, Вибра-Табс, Вибрамицин
Что мне следует сказать своему врачу, прежде чем я приму это лекарство?
Им необходимо знать, есть ли у вас какое-либо из этих условий:
- Заболевание печени
- длительное воздействие солнечного света, например, работа на открытом воздухе
- Проблемы с желудком, такие как колит
- необычная или аллергическая реакция на доксициклин, тетрациклиновые антибиотики, другие лекарства, пищевые продукты, красители или консерванты
- беременна или пытается забеременеть
- грудное вскармливание
Как мне использовать это лекарство?
Принимайте это лекарство внутрь, запивая полным стаканом воды.Следуйте инструкциям на этикетке с рецептом. Лучше всего принимать это лекарство без еды, но если оно вызывает расстройство желудка, принимайте его во время еды. Принимайте лекарство через регулярные промежутки времени. Не принимай свои лекарства чаще, чем указано. Принимайте все лекарства в соответствии с указаниями, даже если считаете, что вам стало лучше. Не пропускайте дозы и не прекращайте прием лекарства раньше срока.
Проконсультируйтесь со своим педиатром по поводу использования этого лекарства у детей. Хотя этот препарат может быть назначен при определенных состояниях, меры предосторожности все же применяются.
Передозировка: Если вы считаете, что приняли слишком много этого лекарства, немедленно обратитесь в токсикологический центр или в отделение неотложной помощи.
ПРИМЕЧАНИЕ: Это лекарство предназначено только для вас. Не делись этим лекарством с другими.
Что, если я пропущу дозу?
Если вы пропустите прием, примите его как можно скорее. Если пришло время для следующей дозы, примите только эту дозу. Не принимайте двойные или дополнительные дозы.
Что может взаимодействовать с этим лекарством?
- антациды
- барбитуратов
- противозачаточные таблетки
- субсалицилат висмута
- карбамазепин
- метоксифлуран
- другие антибиотики
- фенитоин
- витаминов, содержащих железо
- варфарин
Этот список может не описывать все возможные взаимодействия.Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы используете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
На что следует обращать внимание при использовании этого лекарства?
Сообщите своему врачу или медицинскому работнику, если ваши симптомы не улучшатся.
Не лечите диарею продуктами, отпускаемыми без рецепта. Обратитесь к врачу, если у вас диарея, которая длится более 2 дней или если она сильная и водянистая.
Не принимайте это лекарство непосредственно перед сном. Он может не раствориться должным образом, когда вы ложитесь, и может вызвать боль в горле. Пейте много жидкости, принимая это лекарство, чтобы уменьшить раздражение в горле.
Это лекарство может повысить чувствительность к солнцу. Беречь от солнца. Если вы не можете избежать пребывания на солнце, наденьте защитную одежду и используйте солнцезащитный крем. Не используйте солнечные лампы или солярии / будки.
Противозачаточные таблетки могут не работать должным образом, пока вы принимаете это лекарство.Поговорите со своим врачом об использовании дополнительного метода контроля над рождаемостью.
Если вы лечитесь от инфекции, передающейся половым путем, избегайте половых контактов, пока не закончите лечение. Вашему половому партнеру также может потребоваться лечение.
Избегайте приема антацидов, продуктов из алюминия, кальция, магния и железа за 4 часа до и через 2 часа после приема дозы этого лекарства.
Если вы принимаете это лекарство для предотвращения малярии, вам все равно следует защищаться от контакта с комарами.Оставайтесь в закрытых помещениях, используйте противомоскитные сетки, накрывайте свое тело и используйте репелленты от насекомых.
Какие побочные эффекты я могу заметить при приеме этого лекарства?
Побочные эффекты, о которых вы должны как можно скорее сообщить своему врачу или медицинскому работнику:
- аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка
- затрудненное дыхание
- лихорадка
- зуд в области прямой кишки или половых органов
- Боль при глотании
- сыпь, лихорадка и увеличение лимфатических узлов
- покраснение, образование пузырей, шелушение или ослабление кожи, в том числе во рту
- сильная боль в животе или спазмы
- необычное кровотечение или синяк
- необычно слабый или усталый
- пожелтение глаз или кожи
Побочные эффекты, которые обычно не требуют медицинской помощи (сообщите своему врачу или медицинскому работнику, если они продолжаются или вызывают беспокойство):
- понос
- потеря аппетита
- тошнота, рвота
Этот список может не описывать все возможные побочные эффекты.Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Где мне хранить лекарство?
Хранить в недоступном для детей месте.
Хранить при комнатной температуре, ниже 30 градусов C (86 градусов F). Беречь от света. Хранить контейнер плотно закрытым. После окончания срока годности, выбрасывайте все неиспользованные медикаменты. Прием этого лекарства по истечении срока годности может вызвать серьезное заболевание.
ПРИМЕЧАНИЕ. Этот лист является сводным.Он может не покрывать всю возможную информацию. Если у вас есть вопросы об этом лекарстве, поговорите со своим врачом, фармацевтом или поставщиком медицинских услуг.
Исследование показало, что
пациентов с пневмонией получают слишком много антибиотиков.
Сегодняшний анализ пациентов, получавших лечение от внебольничной пневмонии, показал, что более двух третей получают антибиотики дольше, чем необходимо, сообщают исследователи в « Annals of Internal Medicine». При выписке было назначено более 90% избыточных антибиотиков.
Анализ, проведенный исследователями из Мичиганского университета, Центров по контролю и профилактике заболеваний (CDC) и других организаций, также показал, что, хотя избыточное лечение антибиотиками не было связано с лучшими результатами у пациентов, оно было связано с увеличением риск нежелательных явлений.
Полученные данные дополняют растущий объем литературы, в которой говорится о том, что клиницисты излишне лечат внебольничную пневмонию, что более короткие курсы антибиотиков столь же эффективны, как и более длительные, и что более длительное лечение антибиотиками является ненужным и потенциально вредным.Авторы исследования говорят, что они надеются, что оно побудит больницы переосмыслить, как они лечат пациентов с пневмонией.
«Мы надеемся, что это [исследование] покажет, что проводить краткосрочный курс терапии действительно не только безопасно, но и лучше для пациентов», — говорит ведущий автор исследования Валери Вон, доктор медицинских наук, госпиталист из Университета Об этом CIDRAP News сообщили в академическом медицинском центре Мичигана.
Результаты не удивительны
Для исследования Вон и ее коллеги изучили медицинские записи почти 6500 пациентов, которые лечились от внебольничной пневмонии в 43 больницах штата Мичиган, и провели последующие интервью с 60% этих пациентов в течение месяц пребывания в больнице.Больницы входят в Консорциум по безопасности медицинских препаратов штата Мичиган (HMS), инициативу по обеспечению качества в масштабе штата, которая направлена на улучшение ухода за госпитализированными пациентами с риском побочных эффектов.
Пневмония, болезнь, с которой ежегодно более миллиона пациентов в США обращаются за помощью в больницу, является предметом особого внимания HMS. Это наиболее частая причина назначения антибиотиков в больницах и частый источник чрезмерного использования антибиотиков.
«Если вы думаете о том, чтобы попытаться улучшить уход за пациентами, пневмония — серьезное заболевание», — сказал Вон.«Если вы думаете о том, чтобы попытаться улучшить использование антибиотиков, пневмония — действительно серьезное заболевание».
Текущие клинические рекомендации по внебольничной пневмонии (ВП) и пневмонии, связанной с оказанием медицинской помощи (ВПН), призывают к продолжительности лечения антибиотиками не менее 5 и 7 дней, соответственно, при условии, что пациенты не имели температуры от 48 до 72 дней. часов и клинически стабильны. Но несколько исследований, проведенных в последние годы, показали, что курсы антибиотиков для этих двух типов внебольничной пневмонии, как правило, длятся дольше.Более того, несколько рандомизированных клинических испытаний и систематических обзоров за последние 5 лет показали, что более короткие курсы антибиотиков при внебольничной пневмонии столь же эффективны, как и более длительные курсы, и могут быть более безопасными.
«Десять лет назад люди думали, что если не прописывать длительные курсы антибиотиков, у пациентов разовьется резистентность, у них будет больше тяжелых побочных эффектов, их инфекция вернется», — сказал Вон. «Мы обнаружили обратное: если вы лечите людей с избыточной продолжительностью, проблем будет больше.Так что произошла перемена ».
Но многие врачи, как отметил Вон, по-прежнему не согласны с краткосрочными курсами. Вот почему результаты исследования не удивили ее.
Более 2 дополнительных дней на пациента
Среди пациентов В анализ был включен 6481 пациент, 4747 (73,2%) имели ВП и 1734 (26,8%) имели ВПД (включая проживание в доме престарелых, госпитализацию в предыдущие 90 дней, внутривенную химиотерапию, уход за раной в домашних условиях или длительный гемодиализ). Средний возраст пациентов составлял 70 лет.2 года, причем более половины (57,4%) имели тяжелую пневмонию. Однако более 86% пациентов быстро поправились и были выписаны из больницы к 5-му дню.
Тем не менее, анализ показал, что 67,8% пациентов получали антибиотики дольше, чем самая короткая эффективная продолжительность, соответствующая рекомендациям, с 71,8. % пациентов с ВП и 56,5% пациентов с ВП, получающих избыточное лечение. Средняя продолжительность приема антибиотиков в целом составляла 8 дней — 8 для ВП и 9 для ГКП. Средняя продолжительность превышения в целом составила 2 дня — 2 дня для ВП и 1 день для ВП.На 1000 пациентов приходилось 2526 дополнительных дней лечения.
«Есть определенные пациенты, которым, если они по-прежнему плохо себя чувствуют, могут потребоваться более длительные или более агрессивные курсы, но подавляющему большинству пациентов в нашем исследовании выздоровели быстро, и они действительно не нуждались в этих более длительных курсах», — Вон сказал.
Избыточное лечение варьировалось в больницах, но даже при самом низком уровне более трети пациентов с пневмонией в участвующих больницах получали антибиотики дольше, чем это было необходимо.В некоторых больницах более 90% больных пневмонией лечились дольше, чем это необходимо.
Избыточное количество прописанных при выписке
Примечательно, что антибиотики, прописанные пациентам при выписке из больницы, составили 93,2% от избыточной продолжительности. Наиболее частая продолжительность лечения пациентов с ВП и ГКП при выписке составляла 5 и 7 дней, хотя подавляющее большинство пациентов должны были получать антибиотики в течение 0–2 дней в соответствии с руководящими принципами.
Похоже, что происходит, как предполагают Вон и ее коллеги, так это то, что врачи «перезапускают часы» и не принимают во внимание, сколько дней пациенты уже принимали антибиотики.
«То, что вы действительно видите, — это привычки врачей, — объяснил Вон. «Я часто думаю, что, когда мы заботимся о пациентах, мы не учитываем то, что произошло в больнице, и это пятидневное число… оно возобновляется при выписке».
Самыми распространенными антибиотиками, которые пациенты отправляли домой, были фторхинолоны, их было 39.3% лишних дней лечения. Это вызывает беспокойство, учитывая опасения, что фторхинолоны способствуют развитию устойчивости к антибиотикам, увеличивают риск инфекции, вызванной Clostridoides difficile , и связаны с разрывами сухожилий и аорты.
Многопараметрический анализ показал, что пациенты, которые длительное время находились в больнице, принимали антибиотики с высоким риском в течение предшествующих 90 дней, а также получали посев на респираторные культуры или диагностические тесты, не связанные с культурой, с большей вероятностью получали избыточное лечение антибиотиками.
Более длительные курсы антибиотиков не были связаны с каким-либо улучшением исходов пациентов, включая смертность, повторную госпитализацию, посещение отделения неотложной помощи или инфекцию C. difficile .Но среди пациентов, с которыми связывались по телефону, каждый день чрезмерного лечения был связан с 5% -ным увеличением вероятности неблагоприятного события. Наиболее частыми побочными эффектами были диарея, желудочно-кишечные расстройства и дрожжевые инфекции.
Призыв к изменению руководящих принципов
В сопроводительной редакционной статье Брэд Спеллберг, доктор медицинских наук, Медицинский центр Университета Южной Калифорнии округа Лос-Анджелес, и Луис Райс, доктор медицинских наук, из больницы Род-Айленда утверждают, что результаты исследования являются дополнительными доказательствами. чтобы поддержать мантру «короче — лучше» и что клиницистам — и системе здравоохранения в целом — пора адаптироваться.
«Совокупные данные показывают, что каждый день антибиотикотерапии, помимо первого, дает уменьшающуюся дополнительную пользу для клинического лечения, одновременно увеличивая бремя вреда в виде побочных эффектов, суперинфекций и выбора устойчивости к антибиотикам», — пишут они. «Пришло время регулирующим органам, плательщикам и профессиональным сообществам присоединиться к огромным данным и помочь преобразовать шаблоны практики в краткосрочную терапию».
Вон и ее коллеги предполагают, что одна из частей решения, основанная на их выводах, — это усиление внимания к управлению выпиской с целью сокращения ненужного использования антибиотиков.
Одна из стратегий предполагает встречу фармацевтов с лицами, назначающими лекарства, при выписке пациента, чтобы проверить продолжительность приема антибиотиков и убедиться, что общая продолжительность записана в протоколе выписки. Это заставляет врачей задуматься о том, как долго пациент уже принимает антибиотики, чтобы они могли рассчитать, сколько еще дней лечения действительно необходимо.
Они также предполагают, что следующее обновление клинических руководств по внебольничной пневмонии должно прямо рекомендовать, а не предлагать, чтобы клиницисты не прописывали более короткой эффективной продолжительности.Рекомендации Американского общества инфекционных болезней / Американского торакального общества последний раз обновлялись в 2007 году. Ожидается, что следующее обновление будет опубликовано этой осенью.
«Я определенно надеюсь, что рекомендации станут более предписывающими, когда они выйдут, — сказал Вон.
См. Также:
9 июля Исследование Ann Intern Med
9 июля Ann Intern Med редакционная статья
Инфекции, вызванные хламидиозом — AMBOSS
Последнее обновление: 9 февраля 2021 г.
Резюме
Chlamydia семейство грамотрицательных облигатных внутриклеточных бактерий, которое включает 3 организма, патогенные для человека: Chlamydia trachomatis, Chlamydophila pneumoniae и Chlamydophila psittaci.C. trachomatis можно разделить на серотипы A – C, D – K и L1 – L3. Серотипы A – C в основном поражают глаза и вызывают трахому. Инфекция серотипов D – K может привести к инфекциям мочеполовой системы (например, вагиниту, ВЗОМТ, уретриту), конъюнктивиту и детской пневмонии. Серотипы L1 – L3, в свою очередь, приводят к венерической лимфогранулеме, передаваемой половым путем. В то время как C. pneumoniae и C. psittaci в первую очередь влияют на дыхательную систему, C. psittaci также вызывает орнитоз. Хламидийные инфекции чаще всего диагностируются на основании клинических проявлений и лечатся доксициклином или макролидами.Во всех случаях хламидийной инфекции, передающейся половым путем, следует как можно скорее начать ускоренную партнерскую терапию. Подробнее обо всех глазных проявлениях читайте в статье «Конъюнктивит».
Общие
Общие характеристики
Жизненный цикл
- Первая фаза: элементарные тельца (маленькие и плотные тельца, характеризующие инфекционную стадию Chlamydiaceae; стабильные во внеклеточной среде и почти неактивные метаболически) [1]
- Присоединение внеклеточных элементарных тел к клеткам-мишеням (в основном на респираторном или урогенитальном эпителии)
- Эндоцитоз
- Превращение в сетчатые тела в эндосоме
- Вторая фаза: сетчатые тельца (представляют собой облигатную внутриклеточную, репликативную и метаболически активную форму Chlamydiaceae)
- Репликация путем деления и агрегации различных сетчатых тел в эндосоме (в этот момент они называются телами включения)
- Преобразование сетчатых тел в элементарные тела
- Лизис эндосом
- Освобождение новообразованных элементарных тел и выход из ячейки
- Новый запуск цикла
Элементарные тела выживают в окружающей среде, проникают в клетку посредством эндоцитоза и эволюционируют в сетчатые тела.
Сетчатые тела Реплицируются в клетке и реорганизуются в элементарные тела.
Характеристики
Хламидийная пневмония
Детская пневмония, вызванная Chlamydia trachomatis (серотипы D – K)
Chlamydophila pneumoniae
- Передача: передача респираторного секрета от человека к человеку в виде аэрозолей [8]
- Инкубационный период: 3-4 недели.
- Клинические особенности
- Диагностика [6] [10]
- Лечение
- Осложнения [8]
Chlamydophila psittaci (пситтакоз, «попугайная лихорадка» или орнитоз)
[11]
- Трансмиссия
- В воздухе; (возбудители из фекалий и / или перхоти инфицированных птиц)
- В основном поражает людей, контактирующих с птицами или домашними животными, находящимися на свободном выгуле, или возникает как профессиональное заболевание.
- Инкубационный период: 5–14 дней [11]
- Клинические особенности: Симптомы могут сильно различаться.
- Диагностика [12]
- Лечение
- Осложнения [11] [13]
Chlamydophila psittaci накапливается у попугаев и других птиц и вызывает атипичную пневмонию.
Пситтакоз является заболеванием, о котором необходимо уведомлять, и о нем следует сообщать в большинстве штатов.
Инфекции, передающиеся половым путем
Хламидийные мочеполовые инфекции
Венерическая лимфогранулема
[22]
C.trachomatis серотипов L1-L3 вызывают венерную лимфогранулему.
Венерическая лимфогранулема (возбудитель: Chlamydia trachomatis серотипов L1 – L3) не следует путать с паховой гранулемой или донованозом (возбудитель: Klebsiella granulomatis).
Ссылки
- Эпиднадзор за заболеваниями, передаваемыми половым путем, 2014 г .: хламидиоз.
https://www.cdc.gov/std/stats14/chlamydia.htm .
Обновлено: 17 ноября 2015 г.
Доступ: 25 сентября 2016 г. - Марраццо Дж. Клинические проявления и диагностика инфекций, вызванных Chlamydia trachomatis. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-chlamydia-trachomatis-infections?source=machineLearning&search=chlamydia&selectedTitle=2%7E150&anchor=h326885=63§ion. 5, 2015. Дата обращения: 5 сентября 2016 г..
Мейер Т.Диагностические процедуры для выявления инфекций Chlamydia trachomatis. Микроорганизмы . 2016; 4
(3): стр.25.
DOI: 10.3390 / microorganisms4030025. | Открыть в режиме чтения QxMD- Руководство по лечению заболеваний, передающихся половым путем, 2015 г.
http://www.cdc.gov/std/tg2015/chlamydia.htm .
Обновлено: 4 июня 2015 г.
Доступ: 25 сентября 2016 г. - Марраццо Дж. Лечение инфекции Chlamydia trachomatis.В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/treatment-of-chlamydia-trachomatis-infection?source=machineLearning&search=chlamydia&selectedTitle=1~150§ionRank=1&anchor=H5622559#H5622559, последнее обновление: января 2016 г., последнее обновление: января 2016 г. 25 сентября 2016 г.
- Swygard H, Seña AC, Cohen MS. Лечение неосложненных гонококковых инфекций. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http: // www.uptodate.com/contents/treatment-of-uncomplicated-gonococcal-infections?source=see_link#H7889919 . Последнее обновление: 21 июля 2016 г. Дата обращения: 25 сентября 2016 г.
- Marrazzo J. Клинические проявления и диагностика Chlamydia trachomatis инфекции. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-chlamydia-trachomatis-infections?source=machineLearning&search=chlamydia&selectedTitle=2~150§ionRank=3&anchor=h32688563#
- Рекомендации по лабораторному выявлению Chlamydia trachomatis и Neisseria gonorrhoeae — 2014.
http://www.cdc.gov/mmwr/preview/mmwrhtml/rr6302a1.htm .
Обновлено: 14 марта 2014 г.
Доступ: 19 марта 2019 г. - Зенилман Дж. Венерическая лимфогранулема. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/lymphogranuloma-venereum?source=search_result&search=lymphogranuloma+inguinale&selectedTitle=1%7E43 .Последнее обновление: 23 декабря 2015 г. Дата обращения: 25 сентября 2016 г.
- Венерическая лимфогранулема (LGV).
https://www.cdc.gov/std/tg2015/lgv.htm .
Обновлено: 4 июня 2015 г.
Доступ: 1 октября 2020 г. - Pammi M, Hammerschlag MR. Инфекции Chlamydia trachomatis у новорожденных. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/chlamydia-trachomatis-infections-in-the-newborn?source=machineLearning&search=chlamydia+trachomatis+pneumonia&selectedTitle=1%7E150&anchor=h27§ion27906Последнее обновление: 21 сентября 2016 г. Дата обращения: 25 сентября 2016 г.
- Фалькоу С., Розенберг Э., Шлейфер К. Х., Стакебрандт Э. Прокариоты: Том. 7. Протеобактерии: подклассы Delta и Epsilon. Глубоко укоренившиеся бактерии .
Springer Science & Business Media
; 2006 г.
: п. 749 - Хламидийные инфекции — Руководство по лечению заболеваний, передающихся половым путем, 2015 г.
https://www.cdc.gov/std/tg2015/chlamydia.htm .
.
Доступ: 19 июня 2020 г. Мишра К., Бхардвадж П., Мишра А., Кошик А. Острая респираторная инфекция Chlamydia trachomatis у младенцев. Журнал мировых инфекционных болезней . 2011; 3
(3): с.216.
DOI: 10.4103 / 0974-777x.83525. | Открыть в режиме чтения QxMD- Chlamydia pneumoniae Инфекция.
http://www.cdc.gov/pneumonia/atypical/c-pneumoniae.html .
Обновлено: 7 февраля 2014 г.Доступ: 25 сентября 2016 г. - Залезник Д.Ф. Пневмония, вызванная Chlamydia pneumoniae, у взрослых. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/pneumonia-caused-by-chlamydia-pneumoniae-in-adults?source=machineLearning&search=chlamydia+pneumonia&selectedTitle=1~47§ionRank=3&anchor updated=H5#Last5 . 3, 2016. Дата обращения: 25 сентября 2016 г..
Барон Э.Дж., Миллер Дж. М., Вайнштейн М. П. и др.Руководство по использованию микробиологической лаборатории для диагностики инфекционных заболеваний: Рекомендации Американского общества инфекционистов (IDSA) и Американского общества микробиологов (ASM) 2013 г. a. Клинические инфекционные болезни . 2013; 57
(4): p.e22-e121.
DOI: 10,1093 / cid / cit278. | Открыть в режиме чтения QxMD- Пситтакоз.
http://www.cdc.gov/pneumonia/atypical/psittacosis.html .
Обновлено: 7 июля 2016 г.Доступ: 25 сентября 2016 г. Balsamo G, Maxted AM, Midla JW и др. Сборник мер по борьбе с инфекцией Chlamydia psittaci среди людей (Psittacosis) и домашних птиц (птичий хламидиоз), 2017. J Avian Med Surg . 2017; 31 год
(3): с.262-282.
DOI: 10.1647 / 217-265. | Открыть в режиме чтения QxMDСтюардсон AJ, Грейсон ML. Пситтакоз. Инфекция Dis Clin North Am . 2010; 24
(1): стр.7-25.
DOI: 10.1016 / j.idc.2009.10.003. | Открыть в режиме чтения QxMD- Stanberry LR, Bernstein DI. Заболевания, передающиеся половым путем .
Академическая пресса
; 2000 г. Люгер А. [Эпидемиология, клинические аспекты и терапия инфекций, вызываемых Chlamydia trachomatis серотипа D-K] .. Wien Klin Wochenschr . 1989; 99
: с.1-14.- Залезник Д.Ф. Пневмония, вызванная Chlamydia pneumoniae, у взрослых.В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/pneumonia-caused-by-chlamydia-pneumoniae-in-adults?source=search_result&search=chlamydia+pneumonia&selectedTitle=1~19 . Последнее обновление: 3 мая 2016 г. Дата обращения: 24 сентября 2016 года.
- Герольд Г. Внутренняя медицина .
Герольд Дж.
; 2014 г.
8563Последнее обновление: 5 ноября 2015 г. Дата обращения: 25 сентября 2016 г.
Новорожденный — AMBOSS
Последнее обновление: 15 февраля 2021 г.
Резюме
Младенцы обычно рождаются в срок между 37 и 42 неделями беременности.Этот период времени можно разделить на ранние роды (от 37 до 38 недель), полные роды (от 39 до 40 недель) и поздние роды (41 неделя). После 42 недель беременности роды считаются переношенными. Примерно 10% родов являются преждевременными и происходят до 37 полных недель беременности. Большинству доношенных новорожденных требуется очень мало медицинской помощи, чтобы успешно адаптироваться к внематочной жизни. Регулярное ведение новорожденного сразу после рождения заключается в удалении выделений из дыхательных путей, сушке новорожденного и обеспечении его теплом.Медицинские работники также зажимают и перерезают пуповину. Шкала Апгар обычно используется для оценки клинического статуса новорожденных через одну и пять минут после рождения с использованием следующих параметров: частота сердечных сокращений, дыхательное усилие, мышечный тонус, рефлекторная раздражительность на тактильную стимуляцию и цвет кожи. Доношенных или поздно недоношенных младенцев, которые дышат и двигаются удовлетворительно, следует немедленно передать матери для контакта кожа к коже и начала грудного вскармливания.Младенцам, рожденным преждевременно, с недостаточным мышечным тонусом, не дышащим и не плачущим, может потребоваться дополнительный кислород или реанимация новорожденных.
Профилактические медицинские меры в родильном зале включают введение офтальмологических антибиотиков и витамина К. В течение 24 часов после рождения необходимо провести детальное обследование новорожденного. Обычно это включает в себя историю беременности и физический осмотр с головы до пят, а также измерения длины тела и веса.
Терминология новорожденных
Неотложная помощь и оценка по шкале Апгар
Неотложная помощь новорожденному
- Протрите рот и нос новорожденного, чтобы удалить выделения из дыхательных путей, используйте отсасывание только в случае необходимости.
- Высушите и стимулируйте новорожденного.
- Обеспечьте тепло.
- Кожный контакт с матерью и начало грудного вскармливания
- Зажмите и перережьте пуповину.
- Оценка по шкале Апгар через 1 и 5 минут после рождения
- Начните реанимацию, если дыхание еще не наступило в течение 30–60 секунд.
Оценка по шкале Апгар
[9]
- Используется для стандартизированной клинической оценки новорожденных через 1 и 5 минут после рождения.
- Пять компонентов: цвет кожи, частота сердечных сокращений, рефлекторная раздражительность на тактильную стимуляцию, мышечный тонус, дыхательное усилие.
- Каждому компоненту присваивается 0–2 балла, в зависимости от статус новорожденного.
- Общая оценка по шкале Апгар — это сумма всех пяти компонентов.
- Оценка необходимости и начала реанимации новорожденных должна проводиться независимо от и до определения баллов по шкале Апгар
- Оценка по шкале Апгар через 5 минут: младенцам с такими баллами может потребоваться дальнейшее вмешательство
- Обнадеживающий: 7–10
- Умеренно ненормальный: 4–6
- Низкий: 0–3
- У младенцев с оценкой ниже 7 оценка по шкале Апгар проводится с 5-минутными интервалами в течение дополнительных 20 минут.
- Стабильно низкие показатели по шкале Апгар связаны с долгосрочными неврологическими последствиями.
| Расчет балла по шкале Апгар | |||
|---|---|---|---|
| 0 баллов | 1 балл | 2 балла | |
| Внешний вид (цвет кожи) | Синий (цианотичный) или бледный | Розовое тело и конечности | |
| Пульс (частота сердечных сокращений) | Нет | ≥ 100 уд / мин | |
| Гримаса (рефлекторное раздражение при тактильной стимуляции | 8 Нет | Крик или активное отстранение | |
| Активность (мышечный тонус, движение) | Отсутствие движения, вялое тело | Некоторое сгибание | Активное движение, сгибание |
| Дыхание | Отсутствует | Слабый / медленный плач, / слабое дыхание или затрудненное дыхание | Регулярное дыхание, сильный крик |
APGAR: Внешний вид, Пульс, Гримаса, Активность, Дыхание
Оценка по шкале Апгар полезна для оценки состояния новорожденного, но ее не следует использовать для заключения об индивидуальной неонатальной заболеваемости или смертности, и ее не следует использовать в качестве долгосрочный прогностический инструмент.
Реанимация новорожденных
[10] [11]
- Роды с высоким риском: под рукой должна быть бригада медицинских работников, имеющих опыт реанимации новорожденных
- Материнские факторы: очень преклонный возраст матери или очень молодой возраст матери, диабет или гипертония, злоупотребление психоактивными веществами, предыдущая потеря плода
- Факторы развития плода: недоношенность, переношенность, врожденные аномалии, многоплодие.
- Осложнения беременности и родов: аномалии плаценты, маловодие / многоводие, поперечные / тазовые роды, хориоамнионит, околоплодные воды, окрашенные меконием, аномальная частота сердечных сокращений плода, роды с помощью щипцов / вакуума / кесарева сечения
- Шаги реанимации
- Предуктальная пульсоксиметрия
- Вентиляция с положительным давлением (вентиляция с мешком-маской)
- Указывается при недостаточном респираторном усилии (например.ж., затрудненное дыхание, апноэ) или частоту сердечных сокращений
- Интубация, если вентиляция под давлением неэффективна или требуются компрессии
- Ограниченное использование дополнительного кислорода на основе пульсоксиметрии
- Компрессии грудной клетки
- Показывается, если частота пульса сохраняется, несмотря на адекватную вентиляцию в течение 30 секунд
- Предпочтительно использовать технику двумя руками, обхватывающими большой палец, если присутствуют два врача.
- Используйте технику двух пальцев, если присутствует только один врач.
- 3 сжатия грудной клетки с последующим 1 надуванием
- Адреналин внутривенно, если частота сердечных сокращений, несмотря на адекватную вентиляцию и компрессию грудной клетки, продолжается не менее 30–60 секунд.
Профилактические мероприятия сразу после родов
Обследование новорожденного
Обмер и подробный осмотр новорожденного должны проводиться в течение первых 24 часов жизни. См. «Клиническая значимость», где приведены примеры патологических данных обследования новорожденных.
- Измерения [12]
- Нормальный диапазон (10 th до 90 th процентиль на 40 неделе беременности)
- Длина: ∼ 50 см (48–53 см)
- Вес: ∼ 7½ фунтов (6 фунтов, От 6 унций до 8 фунтов, 9 унций (2,9–3,9 кг))
- Мальчики: 6 фунтов, от 6 унций до 8 фунтов, 9 унций (2,9–3,9 кг)
- Девочки: 6 фунтов, от 2 унций до 8 фунтов, 6 унции (2,8–3,8 кг)
- Окружность головы: ∼ 35 см (33–37 см)
- Знаки жизнедеятельности [13]
- Билирубин: см. «Желтуха новорожденных»
- pH: ≥ 7.2 (немного более кислый, чем у взрослых) [14]
- Моча и меконий [15]
- Первый отхождение мочи в течение 24 часов после рождения
- Первый прохождение мекония; (черно-зеленое смолистое вещество, которое образует кал новорожденного) в течение 48 часов после рождения
- Кормление: поощряйте и консультируйте по вопросам грудного вскармливания
- Похудение после рождения [16]
- Последствия внутриутробного воздействия эстрогенов
Физиологическая частота дыхания и частота сердечных сокращений у новорожденных значительно выше, чем у взрослых и пожилых детей.
Здоровые новорожденные обычно теряют до 7% от первоначальной массы тела при рождении в первые 5 дней жизни. Затем этот вес набирается за счет употребления грудного молока и / или смеси к возрасту 10–14 дней. Никакого лечения не требуется.
Внешние признаки зрелости
Полицитемия новорожденных
- Определение: венозный гематокрит (HCT) значительно превышает нормальные значения для гестационного и постнатального возраста
- Эпидемиология: 1–5% новорожденных [17]
- Факторы риска
- Патофизиология
- Клинические особенности
- Диагностика
- Лечение (если симптоматическое)
- Мониторинг
- Внутривенное введение
- Частичное обменное переливание крови: процедура, при которой часть крови заменяется изотонической жидкостью для снижения гематокрита.
- Показано бессимптомным пациентам с высоким гематокритом (> 75%) или симптомным пациентам с гематокритом> 65% [18]
- Повышенный риск NEC [19]
- Осложнения
Поражения кожи новорожденных
Токсическая эритема новорожденных
- Определение: доброкачественная самоизлечивающаяся сыпь; что появляется в течение первой недели жизни
- Этиология: неизвестно (возможные способствующие факторы: незрелые сальные железы и / или волосяные фолликулы)
- Клинические особенности
- Диагностика
- На основании клинических проявлений сыпи
- Биопсия или мазок пустулы (требуется редко): ↑ эозинофилы
- Лечение: только наблюдение
- Прогноз: обычно проходит без осложнений в течение 7–14 дней.
Врожденный кожный меланоцитоз (монгольская пятнистость)
- Определение: доброкачественное сине-серое пигментное поражение кожи новорожденных.
- Распространенность среди новорожденных [20]
- Азиатские и коренные американцы: 85–100%
- Афроамериканцы:> 60%
- Латиноамериканцы: 46–70%
- Белые:
- Патофизиология: меланоциты, мигрирующие из нервного гребня в эпидермис во время развития, застревают в дерме.
- Клинические особенности
- Пятно сине-серой пигментации (также может быть зеленым или коричневым)
- Диаметр: обычно может быть> 10 см
- Расположение: чаще всего на спине; , также видно на ягодицах; , бока и плечи
- Диагностика
- На основании клинического внешнего вида
- Важно задокументировать диагноз монгольских пятен, поскольку они могут напоминать синяки и вызывать ложные подозрения в жестоком обращении с детьми.
- Прогноз: обычно разрешается спонтанно в детстве (обычно к 10 годам) [21]
Врожденный меланоцитарный невус
- Эпидемиология: 1/20 000 рождений [22]
- Клинические признаки [22]
- Различаются по размеру: до> 20 см
- Невус размером более 20 см называется гигантским врожденным меланоцитарным невусом
- Поражение от светлого до темного пигмента
- Часто при усиленном росте волос
- Лечение: хирургическое иссечение или лазерная абляция (в зависимости от типа и размера поражения).
- Прогноз: большие невусы подвержены риску дегенерации → частое наблюдение
- Определение: доброкачественная капиллярно-сосудистая опухоль младенчества
- Эпидемиология
- Встречается у 3–10% младенцев [23]
- В основном поражает девочек
- Патофизиология
- Клинические признаки
- Проявляются в течение первых нескольких дней или месяцев жизни
- Прогрессивная презентация; : побледнение кожи → мелкие телеангиэктазии → красная безболезненная папула или пятно (клубничный вид)
- Чаще всего на голове и шее
- Обычно одиночные поражения
- Диагностика
- На основании клинических данных
- Дифференциальный диагноз вишневой ангиомы чаще всего диагностируется у взрослых.
- Лечение
- Активное невмешательство (мониторинг, обучение родителей)
- Системная терапия пропранололом в сложных случаях
- Если лекарства не реагируют
- Осложнения
- Прогноз
- Обычно хороший прогноз
- Спонтанное разрешение является обычным
- Нарушение зрения, если не лечить периорбитальную гемангиому
Другое
- Милия новорожденных
- Определение: крошечные эпидермальные папулы, вызванные накоплением кератина и сальных выделений.
- Клинические признаки: поражения размером с булавочную головку на лице / туловище
- Лечение: не требуется
- Прогноз: доброкачественное поражение кожи, спонтанное разрешение без рубцов
- Капиллярные мальформации (naevus flammeus, винное пятно, огненное пятно)
- Определение: врожденные доброкачественные сосудистые аномалии мелких сосудов дермы
- Эпидемиология: может возникать в связи с кожно-нервным заболеванием, таким как синдром Стерджа-Вебера.
- Клинические признаки: обычно односторонние, бледные, розово-красные пятна, которые с возрастом становятся толще и темнее.
- Лечение: косметическое лазерное лечение по желанию (не обязательно)
- Прогноз: доброкачественное поражение кожи.
- Преходящий пустулезный меланоз новорожденных (TNPM)
- Определение: доброкачественное, преходящее идиопатическое состояние кожи новорожденных.
- Эпидемиология [25]
- Клинические особенности
- Лечение: успокаивающее
- Прогноз: доброкачественное, самоограничивающееся поражение кожи
- Nevus anemicus
- Определение: бледный участок кожи, не вызывающий эритемы в ответ на травму, тепло или холод
- Этиология: вызвано сосудистой аномалией (повышенная чувствительность кожных кровеносных сосудов к естественным катехоламинам)
- Лечение: не требуется
- Синдром ЛЕОПАРДА (синдром Нунана с множественными лентиго)
- Угри новорожденных
Некоторые врожденные инфекции могут проявляться сыпью или другими кожными заболеваниями, и их следует дифференцировать от доброкачественных поражений кожи у новорожденных.
Скрининг новорожденных
- В США каждый штат имеет свою собственную программу скрининга новорожденных, и условия, на которые проводится скрининг, варьируются от штата к штату.
- Министерство здравоохранения и социальных служб США сделало несколько рекомендаций, полный список рекомендуемых унифицированных скрининговых панелей см. В разделе «Советы и ссылки».
- Большинство тестов проводится на фильтровальной бумаге с использованием нескольких капель крови из пятки новорожденного.
- Оптимальное время для скрининга: 36–72 часа после рождения
Примеры часто проверяемых состояний
Клиническая значимость
Ссылки
Паппас А., Делани-Блэк В.Дифференциальная диагностика и лечение полицитемии .. Pediatr Clin North Am . 2004; 51
(4): с.1063-86, x-xi.
DOI: 10.1016 / j.pcl.2004.03.012. | Открыть в режиме чтения QxMDБашир Б., Осман С. Полицитемия новорожденных. Судан Дж. Педиатр . 2019 г.
: с.81-83.
DOI: 10.24911 / sjp.106-1566075225. | Открыть в режиме чтения QxMDОзек Э., Солл Р., Шиммель М.С. Частичное обменное переливание крови для профилактики нарушений развития нервной системы у младенцев с полицитемией. Кокрановская база данных систематических обзоров . 2010 г.
.
DOI: 10.1002 / 14651858.cd005089.pub2. | Открыть в режиме чтения QxMDГупта Д. Монгольские пятна: насколько они важны ?. Всемирный журнал клинических случаев . 2013; 1
(8): с.230.
DOI: 10.12998 / wjcc.v1.i8.230. | Открыть в режиме чтения QxMDЧуа РФ, Пико Дж. Кожный меланоцитоз. StatPearls . 2020 г.
.Виана ACL, Гонтихо Б, Биттенкур Ф.В.Гигантский врожденный меланоцитарный невус. Бюстгальтеры Dermatol . 2013; 88
(6): с.863-878.
DOI: 10.1590 / abd1806-4841.20132233. | Открыть в режиме чтения QxMDMeni C. Инфантильная гемангиома: обновление эпидемиологии. J Am Acad Dermatol . 2013; 68
(4): с.AB95.
DOI: 10.1016 / j.jaad.2012.12.395. | Открыть в режиме чтения QxMD- Аль-Салем АХ. Гемангиомы и сосудистые мальформации. Атлас детской хирургии..
Springer
; 2020 г. О’Коннор Н. Р., Маклафлин М. Р., Хэм П. Кожа новорожденного: Часть I. Распространенные высыпания. Am Fam Physician . 2008; 77
(1): с.47-52.- Стандарты роста ребенка.
https://www.who.int/tools/child-growth-standards/standards .
Обновлено: 1 января 2021 г.
Дата обращения: 26 января 2021 г. - Оценки для новорожденных. https://www.stanfordchildrens.org/en/topic/default?id=assessments-for-newborn-babies-90-P02336 .
Обновлено: 1 января 2021 г.
Дата обращения: 25 января 2021 г. Yeh P, Emary K, Impey L. Взаимосвязь между pH артериальной крови пуповины и серьезным неблагоприятным неонатальным исходом: анализ 51 519 последовательных проверенных образцов .. BJOG . 2012; 119
(7): с.824-31.
DOI: 10.1111 / j.1471-0528.2012.03335.x. | Открыть в режиме чтения QxMDАмериканская академия педиатрии.Новорожденный: первый стул и моча. Обзор педиатрии . 1994; 15
(8): с.319-320.
DOI: 10.1542 / pir.15-8-319. | Открыть в режиме чтения QxMD- Макинерни Т.К., Фой Дж. М., Адам Х. М.. Учебник по педиатрии Американской академии педиатрии .
Американская академия педиатрии
; 2016 г. Watterberg KL, Aucott S, Ecker JL et al. Оценка по шкале Апгар. Педиатрия . 2015; 136
(4).DOI: 10.1542 / peds.2015-2651. | Открыть в режиме чтения QxMDАзиз К., Ли Х.С., Эскобедо МБ и др. Часть 5: Реанимация новорожденных: Рекомендации Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи 2020 г. Тираж . 2020; 142
(16_suppl_2).
DOI: 10.1161 / cir.0000000000000902. | Открыть в режиме чтения QxMD- Реанимация новорожденных.
https: //eccguidelines.heart.org / index.php / циркуляция / cpr-ecc -guidelines-2 / part-13-neonatal-resuscitation / .
Обновлено: 1 января 2015 г.
Доступ: 10 мая 2017 г. - Младенческая Хронология.
https://www.aap.org/en-us/advocacy-and-policy/aap-health-initiatives/HALF-Implementation-Guide/Age-Specific-Content/Pages/Infant-Timeline.aspx .
Обновлено: 1 января 2021 г.
Дата обращения: 25 января 2021 г. - Новорожденные: повышение выживаемости и благополучия. https://www.who.int/news-room/fact-sheets/detail/newborns-reding-mortality .
Обновлено: 19 сентября 2020 г.
Дата обращения: 25 января 2021 г. - Материнское и перинатальное здоровье.
http://www.who.int/maternal_child_adolescent/topics/maternal/maternal_perinatal/en/ .
Обновлено: 1 января 2018 г.
Доступ: 15 января 2018 г. - Государственные определения живорождений, внутриутробных смертей и периодов беременности, в которые регистрируются внутриутробные смерти. https://books.google.de/books?id=I_BLt5IwZw8C&printsec=frontcover&source=gbs_ge_summary_r&cad=0#v=onepage&q&f=false .
Обновлено: 1 января 1966 г.
Дата обращения: 22 января 2021 г. Американский колледж акушеров и гинекологов. Мнение комитета ACOG: определение доношенной беременности. Акушерский гинекол . 2013; 122
(5): с.1139-1140.
DOI: 10.1097 / 01.AOG.0000437385.88715.4a. | Открыть в режиме чтения QxMDКуинн Дж. А., Муньос Ф. М., Гоник Б. и др.Преждевременные роды: определение случая и руководство по сбору, анализу и представлению данных о безопасности иммунизации. Вакцина . 2016; 34
(49): с.6047-6056.
DOI: 10.1016 / j.vaccine.2016.03.045. | Открыть в режиме чтения QxMDSchlaudecker EP, Munoz FM, Bardají A, et al. Малый размер для гестационного возраста: определение случая и руководство по сбору, анализу и представлению данных о безопасности материнской иммунизации. Вакцина .2017; 35 год
(48, пт A): стр.6518-6528.
DOI: 10.1016 / j.vaccine.2017.01.040. | Открыть в режиме чтения QxMD- Новорожденные с низкой массой тела при рождении.
https://www.who.int/whosis/whostat2006NewbornsLowBirthWeight.pdf .
Обновлено: 1 января 2006 г.
Дата обращения: 25 января 2021 г. - Гестационная оценка.
http://www.chop.edu/conditions-diseases/gestational-assessment .
Обновлено: 1 января 2017 г.Доступ: 10 мая 2017 г. - Информационный бюллетень о преждевременных родах.
http://www.who.int/mediacentre/factsheets/fs363/en/ .
Обновлено: 1 ноября 2016 г.
Доступ: 10 мая 2017 г. - Внутрижелудочковое кровоизлияние (ВЖК).
https://www.ucsfbenioffchildrens.org/pdf/manuals/49_IntraventricularHem.pdf .
Обновлено: 1 января 2004 г.
Доступ: 10 мая 2017 г. - Преждевременные роды. http://www.mayoclinic.org/diseases-conditions/premature-birth/basics/definition/con-20020050 .
Обновлено: 27 ноября 2014 г.
Доступ: 10 мая 2017 г. - Репродуктивное здоровье — преждевременные роды.
https://www.cdc.gov/reproductivehealth/maternalinfanthealth/pretermbirth.htm .
Обновлено: 10 ноября 2016 г.
Доступ: 10 мая 2017 г.
Инфекции, вызванные хламидиями — AMBOSS
Последнее обновление: 9 февраля 2021 г.
Резюме
Chlamydiaceae — это семейство грамотрицательных облигатных внутриклеточных бактерий, которое включает 3 патогенных для человека микроорганизма: Chlamydia pneumacia trachomatis, Chlamydophila pst. .C. trachomatis можно разделить на серотипы A – C, D – K и L1 – L3. Серотипы A – C в основном поражают глаза и вызывают трахому. Инфекция серотипов D – K может привести к инфекциям мочеполовой системы (например, вагиниту, ВЗОМТ, уретриту), конъюнктивиту и детской пневмонии. Серотипы L1 – L3, в свою очередь, приводят к венерической лимфогранулеме, передаваемой половым путем. В то время как C. pneumoniae и C. psittaci в первую очередь влияют на дыхательную систему, C. psittaci также вызывает орнитоз. Хламидийные инфекции чаще всего диагностируются на основании клинических проявлений и лечатся доксициклином или макролидами.Во всех случаях хламидийной инфекции, передающейся половым путем, следует как можно скорее начать ускоренную партнерскую терапию. Подробнее обо всех глазных проявлениях читайте в статье «Конъюнктивит».
Общие
Общие характеристики
Жизненный цикл
- Первая фаза: элементарные тельца (маленькие и плотные тельца, характеризующие инфекционную стадию Chlamydiaceae; стабильные во внеклеточной среде и почти неактивные метаболически) [1]
- Присоединение внеклеточных элементарных тел к клеткам-мишеням (в основном на респираторном или урогенитальном эпителии)
- Эндоцитоз
- Превращение в сетчатые тела в эндосоме
- Вторая фаза: сетчатые тельца (представляют собой облигатную внутриклеточную, репликативную и метаболически активную форму Chlamydiaceae)
- Репликация путем деления и агрегации различных сетчатых тел в эндосоме (в этот момент они называются телами включения)
- Преобразование сетчатых тел в элементарные тела
- Лизис эндосом
- Освобождение новообразованных элементарных тел и выход из ячейки
- Новый запуск цикла
Элементарные тела выживают в окружающей среде, проникают в клетку посредством эндоцитоза и эволюционируют в сетчатые тела.
Сетчатые тела Реплицируются в клетке и реорганизуются в элементарные тела.
Характеристики
Хламидийная пневмония
Детская пневмония, вызванная Chlamydia trachomatis (серотипы D – K)
Chlamydophila pneumoniae
- Передача: передача респираторного секрета от человека к человеку в виде аэрозолей [8]
- Инкубационный период: 3-4 недели.
- Клинические особенности
- Диагностика [6] [10]
- Лечение
- Осложнения [8]
Chlamydophila psittaci (пситтакоз, «попугайная лихорадка» или орнитоз)
[11]
- Трансмиссия
- В воздухе; (возбудители из фекалий и / или перхоти инфицированных птиц)
- В основном поражает людей, контактирующих с птицами или домашними животными, находящимися на свободном выгуле, или возникает как профессиональное заболевание.
- Инкубационный период: 5–14 дней [11]
- Клинические особенности: Симптомы могут сильно различаться.
- Диагностика [12]
- Лечение
- Осложнения [11] [13]
Chlamydophila psittaci накапливается у попугаев и других птиц и вызывает атипичную пневмонию.
Пситтакоз является заболеванием, о котором необходимо уведомлять, и о нем следует сообщать в большинстве штатов.
Инфекции, передающиеся половым путем
Хламидийные мочеполовые инфекции
Венерическая лимфогранулема
[22]
C.trachomatis серотипов L1-L3 вызывают венерную лимфогранулему.
Венерическая лимфогранулема (возбудитель: Chlamydia trachomatis серотипов L1 – L3) не следует путать с паховой гранулемой или донованозом (возбудитель: Klebsiella granulomatis).
Ссылки
- Эпиднадзор за заболеваниями, передаваемыми половым путем, 2014 г .: хламидиоз.
https://www.cdc.gov/std/stats14/chlamydia.htm .
Обновлено: 17 ноября 2015 г.
Доступ: 25 сентября 2016 г. - Марраццо Дж. Клинические проявления и диагностика инфекций, вызванных Chlamydia trachomatis. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-chlamydia-trachomatis-infections?source=machineLearning&search=chlamydia&selectedTitle=2%7E150&anchor=h326885=63§ion. 5, 2015. Дата обращения: 5 сентября 2016 г..
Мейер Т.Диагностические процедуры для выявления инфекций Chlamydia trachomatis. Микроорганизмы . 2016; 4
(3): стр.25.
DOI: 10.3390 / microorganisms4030025. | Открыть в режиме чтения QxMD- Руководство по лечению заболеваний, передающихся половым путем, 2015 г.
http://www.cdc.gov/std/tg2015/chlamydia.htm .
Обновлено: 4 июня 2015 г.
Доступ: 25 сентября 2016 г. - Марраццо Дж. Лечение инфекции Chlamydia trachomatis.В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/treatment-of-chlamydia-trachomatis-infection?source=machineLearning&search=chlamydia&selectedTitle=1~150§ionRank=1&anchor=H5622559#H5622559, последнее обновление: января 2016 г., последнее обновление: января 2016 г. 25 сентября 2016 г.
- Swygard H, Seña AC, Cohen MS. Лечение неосложненных гонококковых инфекций. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http: // www.uptodate.com/contents/treatment-of-uncomplicated-gonococcal-infections?source=see_link#H7889919 . Последнее обновление: 21 июля 2016 г. Дата обращения: 25 сентября 2016 г.
- Marrazzo J. Клинические проявления и диагностика Chlamydia trachomatis инфекции. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-chlamydia-trachomatis-infections?source=machineLearning&search=chlamydia&selectedTitle=2~150§ionRank=3&anchor=h32688563#
- Рекомендации по лабораторному выявлению Chlamydia trachomatis и Neisseria gonorrhoeae — 2014.
http://www.cdc.gov/mmwr/preview/mmwrhtml/rr6302a1.htm .
Обновлено: 14 марта 2014 г.
Доступ: 19 марта 2019 г. - Зенилман Дж. Венерическая лимфогранулема. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/lymphogranuloma-venereum?source=search_result&search=lymphogranuloma+inguinale&selectedTitle=1%7E43 .Последнее обновление: 23 декабря 2015 г. Дата обращения: 25 сентября 2016 г.
- Венерическая лимфогранулема (LGV).
https://www.cdc.gov/std/tg2015/lgv.htm .
Обновлено: 4 июня 2015 г.
Доступ: 1 октября 2020 г. - Pammi M, Hammerschlag MR. Инфекции Chlamydia trachomatis у новорожденных. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/chlamydia-trachomatis-infections-in-the-newborn?source=machineLearning&search=chlamydia+trachomatis+pneumonia&selectedTitle=1%7E150&anchor=h27§ion27906Последнее обновление: 21 сентября 2016 г. Дата обращения: 25 сентября 2016 г.
- Фалькоу С., Розенберг Э., Шлейфер К. Х., Стакебрандт Э. Прокариоты: Том. 7. Протеобактерии: подклассы Delta и Epsilon. Глубоко укоренившиеся бактерии .
Springer Science & Business Media
; 2006 г.
: п. 749 - Хламидийные инфекции — Руководство по лечению заболеваний, передающихся половым путем, 2015 г.
https://www.cdc.gov/std/tg2015/chlamydia.htm .
.
Доступ: 19 июня 2020 г. Мишра К., Бхардвадж П., Мишра А., Кошик А. Острая респираторная инфекция Chlamydia trachomatis у младенцев. Журнал мировых инфекционных болезней . 2011; 3
(3): с.216.
DOI: 10.4103 / 0974-777x.83525. | Открыть в режиме чтения QxMD- Chlamydia pneumoniae Инфекция.
http://www.cdc.gov/pneumonia/atypical/c-pneumoniae.html .
Обновлено: 7 февраля 2014 г.Доступ: 25 сентября 2016 г. - Залезник Д.Ф. Пневмония, вызванная Chlamydia pneumoniae, у взрослых. В: Сообщение TW, под ред. Новости . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/pneumonia-caused-by-chlamydia-pneumoniae-in-adults?source=machineLearning&search=chlamydia+pneumonia&selectedTitle=1~47§ionRank=3&anchor updated=H5#Last5 . 3, 2016. Дата обращения: 25 сентября 2016 г..
Барон Э.Дж., Миллер Дж. М., Вайнштейн М. П. и др.Руководство по использованию микробиологической лаборатории для диагностики инфекционных заболеваний: Рекомендации Американского общества инфекционистов (IDSA) и Американского общества микробиологов (ASM) 2013 г. a. Клинические инфекционные болезни . 2013; 57
(4): p.e22-e121.
DOI: 10,1093 / cid / cit278. | Открыть в режиме чтения QxMD- Пситтакоз.
http://www.cdc.gov/pneumonia/atypical/psittacosis.html .
Обновлено: 7 июля 2016 г.
8563Последнее обновление: 5 ноября 2015 г. Дата обращения: 25 сентября 2016 г.

 Для этих же целей можно использовать и препараты растительного происхождения – например, «Геделикс» и «Синупрет».
Для этих же целей можно использовать и препараты растительного происхождения – например, «Геделикс» и «Синупрет».
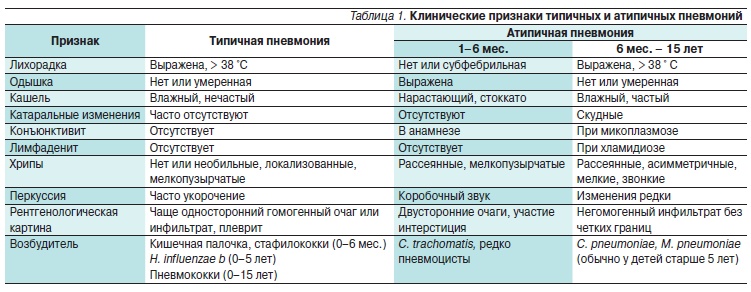
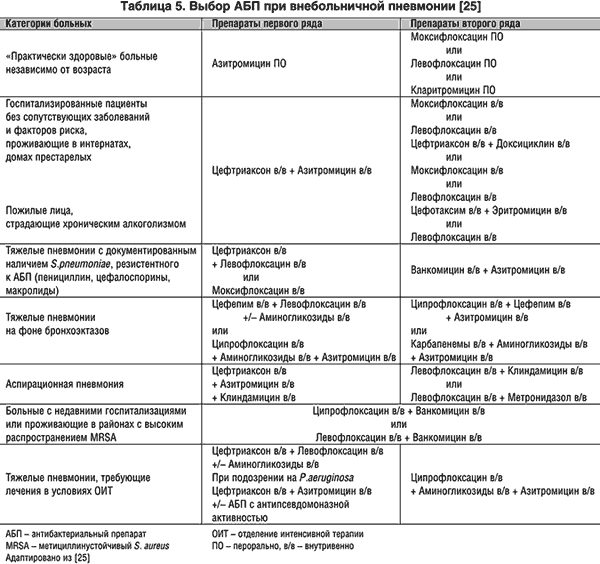


 В связи со стертостью симптомов диагностика заболевания может быть затруднена.
В связи со стертостью симптомов диагностика заболевания может быть затруднена.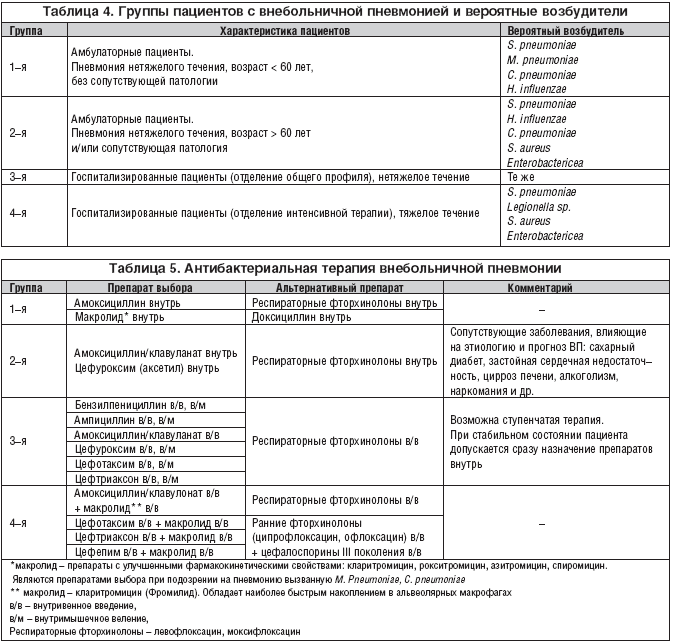
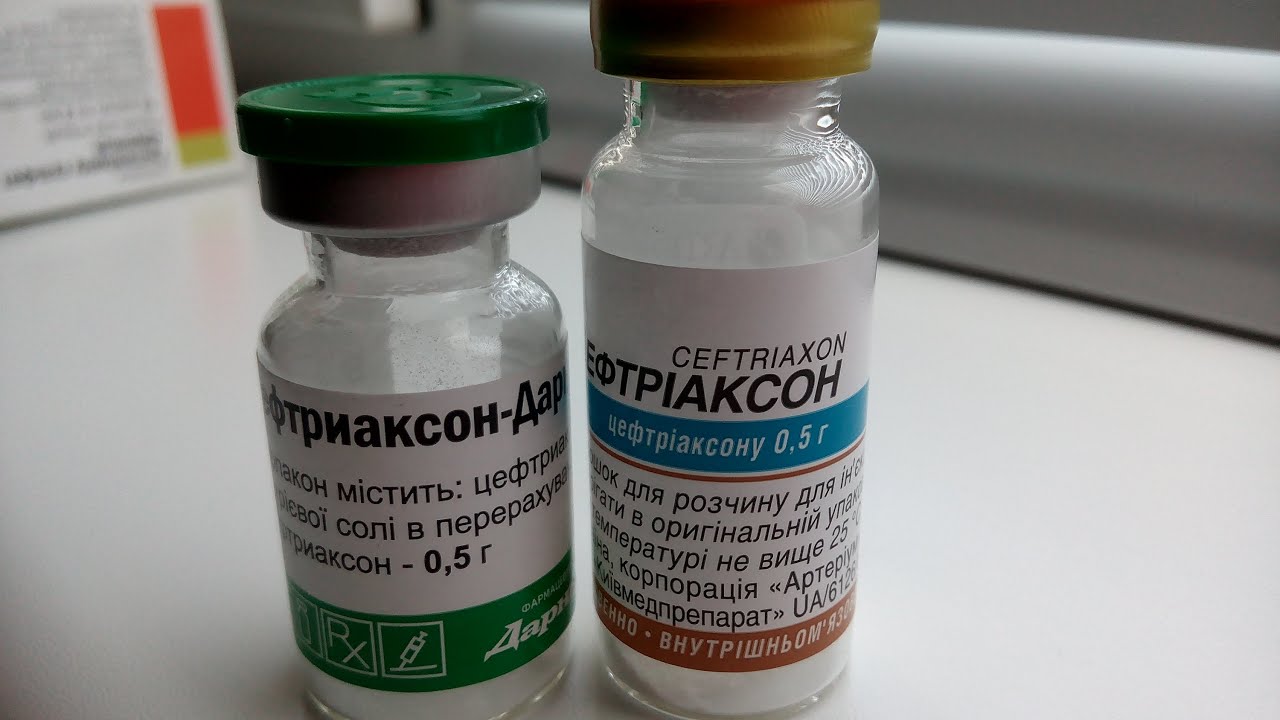 Стандартная длительность применения — 3-5 дней. Запрещен детям до трех лет.
Стандартная длительность применения — 3-5 дней. Запрещен детям до трех лет.